临床提示
对于出现持续性多发性关节炎,特别累及双手和双足的小关节,并持续 12 周以上的患者,怀疑为类风湿性关节炎。
什么是类风湿性关节炎?
类风湿性关节炎是一种全身性自身免疫炎症性疾病,主要累及关节的滑膜、腱鞘和滑囊。最典型的特征是持续性滑膜炎症及其导致关节不可逆破坏和全身性并发症的可能性。
类风湿性关节炎患者出现持续性滑膜炎会导致滑膜组织肥大。肥大的滑膜(亦称为血管翳)侵及软骨和骨骼,导致关节被破坏。化学介质,例如基质金属蛋白酶(分解结缔组织的酶)、肿瘤坏死因子-α、和白细胞介素-1,在介导关节破坏中起作用。
首先侵蚀关节边缘的骨骼“裸区”(无软骨覆盖的骨骼)。随后发生韧带松弛,导致关节半脱位和畸形。
类风湿关节炎中的 B 淋巴细胞分泌类风湿因子,这种类风湿因子是针对 IgG 的 Fc 段的自身反应性 IgG 或 IgM。由此形成的免疫复合物与一种巨噬细胞受体(称为 FC -γ- RIIIa)结合,并刺激化学介质(例如肿瘤坏死因子-α)的释放。
FC -γ- RIIIa 不仅出现在滑膜中,还出现在关节外,例如:
胸膜
心包膜
唾液腺和泪腺
肺
骨髓
皮下组织。
由此可解释这种疾病的全身性特点。类风湿性关节炎的潜在病因未知。对于具有遗传易感性的人,可能是由未知环境因素诱发。有这样一种说法“我们现在了解有关类风湿性关节炎的一切,除了其病因和治疗方法”,现在可能还是这样。
谁会患此病?
类风湿性关节炎很常见,约 1% 的人会患此病。其常见发病年龄为三十到五十岁,但是可能在任何年龄发生。女性患此病的可能性是男性的三倍。
怎样诊断?
类风湿性关节炎不具有特异性诊断特征。诊断以临床发现和检查为基础。
病史
在类风湿性关节炎中,滑膜首先受累,因此大多数患者主诉:
• 关节疼痛
• 肿胀
• 僵硬
• 功能丧失。
对于出现关节症状的患者,可使用下述阶梯式方法诊断类风湿性关节炎。
问题 1:它是炎症吗?
下列特征是否存在炎症性关节疾病的有用提示。
关节肿胀:
在类风湿性关节炎中,关节内积液、滑膜肿胀以及关节周围软组织水肿可导致关节肿胀。
晨僵:
夜间关节内透明质酸酶积累伴随软组织肿大可能是关节晨僵的原因。这种僵直通常持续 30 分钟以上。
患者活动时,炎症性液体通过淋巴管排除。因此,僵硬症状会在日间逐渐减轻。晨僵的持续时间可能是类风湿性关节炎的活动性的指征。
全身性症状:
这类症状包括低烧、体重下降和疲劳,产生这些症状的原因是炎症介质(例如肿瘤坏死因子-α)的释放。
用消炎药改善症状:
患者报告使用非甾体类抗炎药或皮质类固醇可改善症状,停用这些药物则症状加重。
类风湿性关节炎家族病史可能是一种有用的诊断提示。
诊断难度:
纤维肌痛患者描述出现关节疼痛和肿胀以及全身性症状(例如疲劳),但是没有滑膜炎的客观证据。
骨关节炎患者描述出现关节肿胀和晨僵。但是,关节肿胀质地坚硬,因为它是由骨质增生造成的,清晨僵直的持续时间不到 30 分钟。
风湿性多肌痛患者描述出现晨僵,但是僵直主要发生在肩部和骨盆带周围。
问题 2:它可能是自限性或持续性的吗?
类风湿性关节炎的诊断特征,例如放射照相中观察到侵蚀、结节、和阳性类风湿因子,可能要过一段时间才会出现。因此,许多患者在发病时无法明确诊断为类风湿性关节炎。
临床医生的难处在于,许多出现早期未分化炎症性关节炎的患者所患为自限性疾病,例如后病毒关节炎,因此避免给予这类患者具有潜在毒性的 DM** 疗法非常重要。
您怎样辨别可能患持续性疾病的患者,或换言之,怎样辨别可通过早期 DM** 治疗获益的患者?对患有早期未分化炎症性关节炎的患者进行的研究表明,能够预测症状是否会持续,以及是否发展为类风湿性关节炎的最佳特征即为病程超过 12 周。因此,对于持续炎症性关节症状出现 12 周以上的患者,如果排除了其它特异性原因(见表),则应开始 DM** 治疗。

#p#副标题#e#
问题 3:属于哪种形式的关节疾病?
辨别关节疾病的形式有助于区分类风湿性关节炎和炎症性关节疾病的其它病因。询问下列问题会很有用:
• 发病模式和各种特征的出现顺序是什么?
• 有多少关节受累?
• 关节疾病的分布如何?
o 它是否仅累及大关节或者也累及小关节?
o 它是否仅累及周围关节或者也累及中轴结构(例如脊柱、骶髂关节、耻骨联合、胸锁关节)?
o 它是对称性的还是非对称性的?
• 哪些关节受累?
发病模式和各种特征的出现顺序是什么?
类风湿性关节炎的发病模式通常为隐伏性的,但老年人除外,老年人可能急性发病。类风湿性关节炎最初累及双手和双足小关节,然后以“加法”方式(新关节受累时先前受累的关节仍具有症状)蔓延到较大关节。蔓延至其它关节的可能性(“恶性潜能”)是类风湿性关节炎的典型特征。少数类风湿性关节炎患者最初出现非典型特征,例如:
• 风湿性多肌痛
• 复发性风湿病(疼痛反复发作、肿胀、和一次累及一个或多个关节的发红,每次发病持续一至两天)或
• 孤立性的全身表现(例如发烧、体重下降、疲劳或关节外特征(例如血管炎))。
但最终均发展为持续性多发性关节炎。
有多少关节受累?
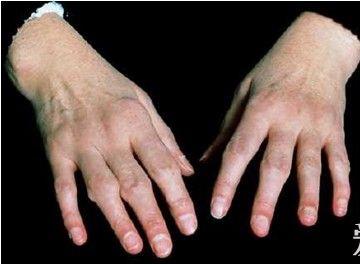
对于早期类风湿性关节炎患者,掌指关节和近端指(趾)间关节通常发生肿胀。
超过 70% 的类风湿性关节炎患者出现多发性关节炎(四个以上关节发炎)。极少数情况下,最初表现为单关节炎,常累及大关节(例如膝关节、肩关节、踝关节、或腕关节)或少关节型关节炎(发炎关节的数目少于四个),但是炎症最终会蔓延到其它关节。
关节疾病的分布如何?
类风湿性关节炎既可累及小关节又可累及大关节。 与血清阴性脊柱关节病不同,类风湿性关节炎不累及中轴骨骼,但是颈椎除外。
类风湿性关节炎通常为对称性的,但是患者可能出现非对称症状,特别是在发病时。
哪些关节受累?
类风湿性关节炎可累及任何滑膜关节。最常累及的关节包括:
• 掌指关节
• 近端指(趾)间关节
• 腕关节
• 跖趾关节
远端指(趾)间关节通常不受累。
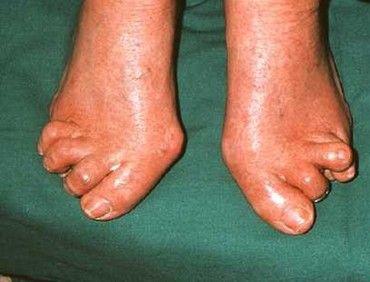
类风湿性关节炎患者的双手通常受累,但是您必须记住检查双足。对于病晚期患者,足部可能严重受累。
问题 4:是否存在任何关节外诊断特征?
一些患者可能发生关节外指征,但是它们很少成为主诉。它们随病程的发展出现,包括:
• 结节
• 血管炎(例如,几处甲襞梗塞或紫癜性皮疹、腿部溃疡或多发性单神经炎)
• 干燥综合症(眼部和嘴部干燥)
• 浆膜炎(胸膜炎或心包炎)
• 间质性肺疾病。
这些关节外特征均不是类风湿性关节炎的特异性特征,因为它们还会在其它结缔组织疾病中发生。
表中描述了一些提示其它诊断的关节外特征(例如银屑病病史,最近接触过性传播疾病、面部蝶形皮疹)。
#p#副标题#e#
体格检查
体格检查对于确定是否存在滑膜炎以及滑膜炎的程度和分布至关重要。活动性滑膜炎的体征包括关节肿胀和沿关节线存在触痛。掌指关节或跖趾关节压痛是类风湿性关节炎的早期特征。
虽然红斑被认为是活动性炎症的一种典型指征,但是类风湿性关节炎患者出现红斑则可能提示存在化脓性关节炎或蜂窝组织炎。
对于肥胖患者或者滑膜炎被消炎药治疗抑制的患者,可能很难发现关节肿胀。
体格检查还可能有助于发现其它对诊断有重要意义的特征,例如皮下结节或血管炎性皮疹。其它指征(例如银屑病、香肠状手指或脚趾、痛风石)的存在可能提示存在其它诊断。
类风湿性关节炎的早期体征包括:
• 近端指(趾)间关节呈纺锤形(滑膜炎由于受关节囊连接限制,因此呈现纺锤形)
• 让患者握拳时,掌骨头间凹陷消失
• 挤压掌指关节时有触痛
• 尺骨茎突周围肿胀
• 腕关节背部伸肌腱鞘炎
• 腕管综合症指征
• 挤压跖趾关节时有触痛。
检查
实验室检查仅对支持类风湿性关节炎诊断或排除其它诊断有帮助。它们不能确诊或排除类风湿性关节炎。发病时所有检查结果均可能为阴性。
下列实验室检查结果可能支持活动性炎症的存在:
• 正常红细胞正常色素性贫血
• 血小板数增多
• 红细胞沉降率 (ESR) 和 C 反应蛋白浓度升高
• 白蛋白浓度下降
• 碱性磷酸酯酶浓度升高。
自身抗体
类风湿因子 (RF) 可在 70% 的类风湿性关节炎患者体内检测到。但是约 60% 的早期患者体内不存在类风湿因子。因此,不得将类风湿因子阴性作为排除类风湿性关节炎的证据。
类风湿因子阳性可见于多种病症,例如:
• 肺结核
• 感染性心内膜炎
• 丙型肝炎
• 系统性红斑狼疮
• 特发性纤维化肺泡炎。
多达 5% 的健康个体也可能存在类风湿因子。
因此,必须参照完整的临床表现解读类风湿因子阳性。不得单独将类风湿因子用于诊断类风湿性关节炎。
对于早期未分化多发性关节炎患者,类风湿因子阳性有助于预测疾病的持续性以及发展为类风湿性关节炎的可能性增大。21类风湿因子阳性的患者预后较差,更有可能出现关节外并发症。
抗核抗体 (ANA) 检查是针对狼疮的一项敏感检查,多达 40% 的类风湿性关节炎患者的该项检查结果可能为阳性。
在最近获得的自身抗体检查数据中,抗环瓜氨酸肽 (CCP) 抗体(抗含瓜氨酸的肽)很有价值。这种抗体对于类风湿性关节炎具有高度特异性(98%)。22因此,存在感染的患者和其它结缔组织疾病患者不太可能出现假阳性结果。和类风湿因子不同,这种抗体不会出现在健康者体内。敏感性与类风湿因子相当 (68%)。
抗环瓜氨酸肽抗体比类风湿性关节炎的临床症状早出现许多年,23可预测早期未分化炎症性关节炎患者症状的持续性,以及发展为放射照相中观察到侵蚀的可能性是否增大。虽然这种抗体未得到广泛应用,但是不久的将来它可能成为一种重要标记物。
更新
在最近获得的自身抗体检查数据中,抗环瓜氨酸肽 (CCP) 抗体(抗含瓜氨酸的肽)很有价值。这种抗体对于类风湿性关节炎具有高度特异性 (98%)。22因此,存在感染的患者和其它结缔组织疾病患者不太可能出现假阳性结果。和类风湿因子不同,这种抗体不会出现在健康者体内。敏感性与类风湿因子相当 (68%)。
抗环瓜氨酸肽抗体比类风湿性关节炎的临床症状早出现许多年,可预测早期未分化炎症性关节炎患者症状的持续性,以及发展为放射照相中观察到侵蚀的可能性是否增大。虽然这种抗体未得到广泛应用,但是不久的将来它可能成为一种重要标记物。
#p#副标题#e#
成像
获得双手和双足平片很重要,因为类风湿性关节炎常累及双手和双足小关节。请求进行双足 x 光照相即使对无足部症状的患者也有价值,因为侵蚀会在病程早期发生在双足。
多达 70% 的类风湿关节炎早期患者的平片可能正常,或者可能只显示出软组织肿胀或关节周围骨质疏松。平片通常只能揭示结构性损坏,而不能发现早期炎症性变化。
类风湿性侵蚀呈现出边缘性,因为首先被侵蚀的是位于关节边缘的骨骼“裸区” 随着软骨被破坏,关节间隙逐渐变窄。侵蚀性变化要花一定时间才会出现,可通过平片检测出来,但 90% 以上的患者在症状发生后两年内即可在平片上观察到侵蚀证据。
磁共振成像 (MRI) 的出现使研究类风湿性关节炎极早期的炎症性变化成为可能,例如:
• 滑膜炎
• 积液
• 骨髓水肿。
症状发生后四个月时即可通过 MRI 观察到侵蚀,四周时即可观察到侵蚀的前兆。
MRI 可用于疑似类风湿性关节炎且平片正常的患者,以确定是否存在滑膜炎或侵蚀,但是这项检查较昂贵,对于这种指征应用不广泛,并且检查时间也很长。
超声检查也可检测活动性炎症性变化,例如滑膜炎和滑膜血流增多(多普勒超声检查),这项检查在检测侵蚀性变化方面比平片更敏感。这项检查很便宜,不会造成创伤,且不存在电离辐射危险。
未来几年,采用床边诊断超声波来诊断早期类风湿性关节炎的风湿病科医生会大大增加。
鉴别诊断
此表列出了一些可能与类风湿性关节炎混淆的常见病症以及显著鉴别特征。

我应该将哪类患者转诊给专科医生诊断?
苏格兰学院联盟指南网络 (Scottish Intercollegiate Guideline Network, SIGN) 指南建议转诊炎症性关节症状持续六至八周以上的患者。
一项基于早期转诊指南(由风湿病科专家制定)的证据建议,对于具有下列特征的患者,应怀疑类风湿性关节炎:
• 三个关节肿胀
• 跖趾关节或掌指关节受累
• 清晨僵直 ≥30 分钟。
炎症标记物正常、血清学检查阴性以及放射照相中未观察到侵蚀现象不应该耽误将患者转诊给风湿病科医生或开始 DM** 治疗。
一名 37 岁的女性,因出现广泛性关节疼痛四个月,伴发持续一小时的晨僵和双手小关节肿胀,前来就诊。未注意到其它全身性症状。
大概在就诊前两周,她的全科医生推测她的双手患滑膜炎,给她开了 30 mg/天泼尼松龙。此后她的症状得到很大好转。
前来就诊时已不存在滑膜炎迹象。两周前检查时,炎症标记物正常,类风湿因子和抗核抗体呈阴性。双手和双足平片均在正常范围内。
在下列陈述中,哪一项是正确的?
a 此例患者患纤维肌痛,因为所有检查结果均正常
b 类风湿因子检查呈阴性说明不可能为类风湿性关节炎
c 许多类风湿性关节炎早期患者的炎症标记物可能正常
d 约 20% 的类风湿性关节炎早期患者的平片显示正常
a. 此例患者患纤维肌痛,因为所有检查结果均正常
应在逐渐减少泼尼松龙剂量后再次对患者进行检查,因为滑膜炎的客观指征可能被泼尼松龙抑制。未确定诊断时开始口服泼尼松龙治疗绝不是个好主意。
b. 类风湿因子检查呈阴性说明不可能为类风湿性关节炎
多达 60% 的类风湿性关节炎早期患者的类风湿因子检查结果可能正常。
c. 许多类风湿性关节炎早期患者的炎症标记物可能正常
炎症标记物浓度升高会支持炎症性关节疾病诊断,但是炎症标记物正常无法排除患病的可能性。
d. 约 20% 的类风湿性关节炎早期患者的平片显示正常
多达 70% 的类风湿性关节炎早期患者的平片可能正常。
#p#副标题#e#
一名 63 岁的女性,因腰部、膝关节和拇指根部的五年疼痛病史前来就诊。最近三个月,她的手指变得肿胀僵直。早晨她总会僵直几分钟,但是最近,这种情况变严重,会持续数小时。
检查发现的阳性表现包括:
o 她的几个远端指间关节出现 Heberden 结节(指间关节的软骨变性和骨质肥大增生)
o 双手掌指关节肿大
o 双膝关节后方存在捻发音
o 腰椎前屈能力下降
ESR 为 106 mm/小时。 类风湿因子为阴性。 双手平片显示关节间隙变窄,几个远端指间关节和近端指间关节存在骨赘。
对其最近的症状恶化的解释是什么?
a 骨关节炎
b 后病毒性关节炎
c 未分化多发性关节炎
a 骨关节炎
此例患者确实患有结节性骨关节炎,但这不能解释其掌指关节肿胀和 ESR 升高。对于此病例,放射学表现是一种误导。
b后病毒性关节炎
后病毒性关节炎通常会在六至八周内痊愈。
c未分化多发性关节炎
如果放射照相中未观察到侵蚀现象且没有发现类风湿因子呈血清阳性,则还不能将此患者贴上类风湿性关节炎的标签。
与类风湿性关节炎相比,诊断为“未分化多发性关节炎”似乎更合适。因为此患者的“炎症”症状已持续了三个月以上,这提示应采用 DM** 治疗。
一名 40 岁的男性,因出现对称性多发性关节炎六周前来就诊。他的姐姐和母亲患有类风湿性关节炎。ESR 为 85 mm/小时。他的类风湿因子检查呈血清强阳性。对于此例患者,下列哪一种因素增加了关节症状持续存在以及发展为类风湿性关节炎的可能性?
a ESR 升高
b 类风湿因子检查呈血清阳性
c 对称性关节受累
d 四个以上关节受累
e 家族病史
a. ESR 升高
ESR 是一项非特异性检查,即使对后病毒性关节炎患者,这项指标也可能升高。
b. 类风湿因子检查呈血清阳性
类风湿因子检查呈阳性的患者更有可能发生持续性炎症性关节炎以及发展为类风湿性关节炎。可预测持续性的其它因素包括病程超过 12 周,以及抗环瓜氨酸肽阳性。
c. 对称性关节受累
对称性关节受累不是类风湿性关节炎的特异性指征。即使是自限性关节炎,例如后病毒性关节炎,也可能导致对称性关节炎。
d. 四个以上关节受累
自限性关节炎也可能导致多发性关节炎。
e. 家族病史
家族病史有助于支持类风湿性关节炎诊断,但是它不能预测持续性。
一名 80 的男性在六个月前曾被诊断出风湿性多肌痛。采用 20 mg/天口服泼尼松龙治疗后,他的症状已完全消退。但是最近六周,他的几个掌指关节和近端指间关节出现疼痛和肿胀。目前他正在接受 8 mg/天泼尼松龙治疗。下列哪一项是合适的治疗措施?
a 观察,因为这可能是后病毒性关节炎
b 增加泼尼松龙剂量
c 开始 DM** 治疗
d 增加泼尼松龙剂量并开始 DM** 治疗
a. 观察,因为这可能是后病毒性关节炎
老年类风湿性关节炎患者可能出现多肌痛表现。随着泼尼松龙剂量的逐渐减少,常出现滑膜炎。因此,不应该简单地认为患者的症状是由后病毒性关节炎引起的。
b. 增加泼尼松龙剂量
应增加泼尼松龙剂量以更好地控制症状,但是仅这样做是不够的。
c. 开始 DM** 治疗
应开始对患者进行 DM** 治疗,例如柳氮磺胺吡啶或甲氨喋呤,但这需要一定的时间才能产生效果。
d. 增加泼尼松龙剂量并开始 DM** 治疗
应增加泼尼松龙剂量以立即使症状得到更好的控制,并应开始 DM** 治疗以阻止长期关节受损。
#p#副标题#e#
一名 27 岁的男性,因双手、膝关节和双足疼痛肿胀六个月前来就诊。在相同的时间内,他的腰部也出现疼痛并发僵直,清晨症状会加重。除了约一年前右足跟持续疼痛并肿胀数周以及去年发生的两次单眼的短期“红眼”(他没有就医),无其它既往病史。
他姨妈患有类风湿性关节炎。检查确定出现症状的关节存在活动性滑膜炎。右手中指肿得像“香肠”。腰椎在各个平面的活动受限。最可能的诊断是什么?
a 类风湿性关节炎
b 血清阴性脊柱关节病
c 系统性红斑狼疮
d 未分化多发性关节炎
a. 类风湿性关节炎
中轴骨骼受累不是类风湿性关节炎的特征。对于此例,类风湿性关节炎家族病史是误导。
b. 血清阴性脊柱关节病
血清阴性脊柱关节病的统一特征为肌腱骨止点炎症。肌腱或韧带止点部位发炎。脊柱附着点发炎导致脊柱炎和骶髂关节炎。跟腱或跖腱膜止点部位发炎导致足跟疼痛。
附着点炎还导致整个手指或脚趾出现“香肠状”肿胀,这是由于炎症蔓延到关节边缘外造成的。 发生附着点炎后会生成新骨,这解释了从脊柱炎到脊柱融合(关节强直)这一发展过程。
此例患者的“红眼”可能是由葡萄膜炎造成的,这也是血清阴性脊柱关节病的一项特征。
c. 系统性红斑狼疮
此例患者不存在提示系统性红斑狼疮的特征。
d. 未分化多发性关节炎
此例患者的关节炎不是“未分化”的。
一名 40 岁的男性,因出现一年的多关节(包括腕关节、膝关节、肩关节和肘关节)复发性疼痛和肿胀发作病史前来就诊。一次仅累及一个关节,每次发作的持续时间不超一天或两天。两次发作之间他完全无症状。他母亲患有类风湿性关节炎。
在症状期进行检查发现肘关节发生肿胀和轻度红斑。血液检查显示 ESR 和尿酸浓度升高。类风湿因子为阴性。最可能的诊断是什么?
a 痛风
b 假性痛风
c 风湿性多肌痛
d 反应性关节炎
e 风湿热
a. 痛风
痛风导致急性滑膜炎自限性发作,但是痛风绝不会在一天内痊愈。下肢关节,特别是第一跖趾关节通常受累。此例中出现血清尿酸盐浓度升高纯属巧合。
b. 假性痛风
假性痛风是由焦磷酸钙晶体导致,极不可能发生于 40 岁男性。它可导致老年患者急性滑膜炎自限性发作,通常累及腕关节或膝关节。
c. 风湿性多肌痛
该患者临床表现与风湿性多肌痛一致。对于一些患者,可能在适当的时候变为持续性症状。
d. 反应性关节炎
复发性短期发作不是反应性关节炎的特征。
e. 风湿热
风湿热可导致游走性关节炎。患者在不同关节受累期间绝不会没有症状。
您的高级住院医生 (Senior House Officer, SHO) 向您显示了这张慢性关节炎患者的 x 光片。
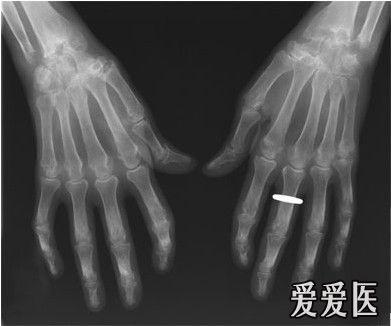
最可能的诊断是什么?
a 骨性关节炎
b 痛风
c 类风湿性关节炎
d 假性痛风
a. 骨性关节炎
骨性关节炎患者确实会出现侵蚀性变化,但是它们通常为“中轴性”的,且常累及 DIP 关节(远端指间关节)和 PIP 关节(近端指间关节)。腕关节的原发性骨性关节炎非常少见。
b. 痛风
痛风性“侵蚀”是骨骼附近的痛风石造成的破坏性骨病变。痛风中的侵蚀的典型特征为悬挂样硬化缘,远离关节边缘,有时在关节囊外。类风湿性关节炎可导致“边缘”侵蚀,侵蚀始终发生在关节囊范围内。痛风不存在关节周围骨质疏松并保留了关节间隙,这一点有助于鉴别这两种疾病。
c. 类风湿性关节炎
此图显示了边缘侵蚀变化,这种变化主要累及 MCP 关节(掌指关节)和 PIP 关节以及双手腕关节。这明显提示存在慢性类风湿性关节炎。
d. 假性痛风
软骨钙质沉着病是指双水焦磷酸钙结晶 (CPPD)沉积在纤维软骨中。当 CPPD 结晶脱落到关节中时即发生急性自限性滑膜炎(假性痛风),通常累及膝关节或腕关节。
一名 32 岁的女性,因双手、双腕和双足小关节疼痛肿胀六个月前来就诊。患者晨僵持续几个小时。这段时间她的体重下降了 6kg。其他无明显不适。
检查发现,几个掌指关节和近端指间关节以及双腕关节发生滑膜炎。双侧跖趾关节按压时疼痛。
她的 ESR 为 87mm/小时,C 反应蛋白浓度为 106 mg/l。类风湿因子为阴性,但是抗核抗体为阳性,滴度为 1/320。双手和双足平片显示几个近端指(趾)间关节和跖趾关节存在边缘侵蚀。
最可能的诊断是什么?
a 系统性红斑狼疮
b 类风湿性关节炎
c 恶性肿瘤
a. 系统性红斑狼疮
对于类风湿性关节炎患者,抗核抗体也可能呈阳性。放射照相中观察到侵蚀(少见于 SLE)以及 C 反应蛋白浓度升高(在 SLE 中,CRP 水平通常正常,除非同时存在感染)不支持系统性红斑狼疮诊断。
b. 类风湿性关节炎
患者临床表现与血清阴性、侵蚀性类风湿性关节炎相符。
c. 恶性肿瘤
活动性类风湿性关节炎患者可能发生体重下降。
#p#副标题#e#
关于早期类风湿性关节炎的放射学诊断,下列哪一项陈述是正确的?
a 平片在症状发生后四个月内即可显示出大多数患者体内的侵蚀性变化
b 与双手相比,在双足 x 光片上观察到侵蚀性变化的时间更早
c MRI 仅可显示关节中的破坏性变化
a. 平片在症状发生后四个月内即可显示出大多数患者体内的侵蚀性变化
平片在症状发生后两年内即可显示出 90% 以上的类风湿性关节炎患者体内的侵蚀性变化。但是 MRI 比平片更敏感,可在症状发生后四个月时检测出侵蚀性变化。
b. 与双手相比,在双足 x 光片上观察到侵蚀性变化的时间更早
与双手相比,在双足 x 光片上观察到侵蚀性变化的时间更早。
c. MRI 仅可显示关节中的破坏性变化
MRI 可显示出早期炎症性变化和破坏性变化,因此它有助于评估关节内的所有结构。
关于类风湿性关节炎的实验室诊断,下列哪一项陈述是正确的?
a 小红细胞低色素性贫血反映了活动性炎症
b 对于炎症性关节疾病患者,低血小板计数提示存在类风湿性关节炎
c 白蛋白浓度低提示存在活动性炎症
d 在诊断类风湿性关节炎时,抗环瓜氨酸肽抗体的特异性不如类风湿因子高
a. 小红细胞低色素性贫血反映了活动性炎症
类风湿性关节炎患者出现小红细胞低色素性贫血通常是由于使用非甾体类抗炎药继发的胃肠道出血造成的。正常红细胞正常色素性贫血提示存在活动性炎症。
b. 对于炎症性关节疾病患者,低血小板计数提示存在类风湿性关节炎
炎症性关节疾病患者的血小板计数低应该使您怀疑存在系统性红斑狼疮,因为类风湿性关节炎患者的血小板计数通常升高。
c. 白蛋白浓度低提示存在活动性炎症
白蛋白浓度低提示存在活动性炎症。
d. 在诊断类风湿性关节炎时,抗环瓜氨酸肽抗体的特异性不如类风湿因子高
抗环瓜氨酸肽抗体对类风湿性关节炎诊断的特异性要高于类风湿因子,且很少见于健康者和传染病患者或其它结缔组织疾病患者。
在下列陈述中,哪一项是正确的?
a 类风湿性关节炎治疗延迟的最常见原因是患者未及时去他们的全科医生处就诊
b 类风湿性关节炎约累及 0.2% 的人
c 类风湿性关节炎从不累及脊柱
d 与血清阴性患者相比,类风湿因子呈血清阳性的类风湿性关节炎患者的预后较差
a. 类风湿性关节炎治疗延迟的最常见原因是患者未及时去他们的全科医生处就诊
类风湿性关节炎治疗延迟的最常见原因是未及时转诊给专科医生,而不是患者未及时去他们的全科医生处就诊或在医院的等待时间较长。
b. 类风湿性关节炎约累及 0.2% 的人
类风湿性关节炎很常见,一般人群中约 1% 的人会患此病。
c. 类风湿性关节炎从不累及脊柱
类风湿性关节炎可能累及颈椎的滑膜关节。
d. 与血清阴性患者相比,类风湿因子呈血清阳性的类风湿性关节炎患者的预后较差
与血清阴性患者相比,类风湿因子呈血清阳性的患者的预后较差,且更有可能出现关节外并发症。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。





