肺发育不全成人期发病非常罕见,通常在新生儿期或幼儿期被发现,其特征为先天性肺、肺血管、气管的发育畸形。多数病人反复出现呼吸困难、肺部感染及喘息症状[1]。由于临床症状无特征性,易造成误诊和漏诊[2]。现将我院收治的13例成人肺发育不全患者报道如下:
临床资料
收集2014年7月~2018年5月于我院呼吸内科住院,诊断为肺发育不全的13例成人患者资料,分析其临床特点。男性9例,女性4例。年龄27岁~74岁,平均年龄60岁。病程1个月至40余年。
13例患者经常出现的呼吸道症状为发热、咳嗽、咳痰、胸闷、咯血等,见表1。
表1 常见的呼吸道症状
|
症状 |
例数 |
百分比% |
|
发热 |
2 |
13.4 |
|
咳嗽、咳痰 |
12 |
92.3 |
|
胸闷 |
8 |
61.5 |
|
咯血 |
1 |
7.7 |
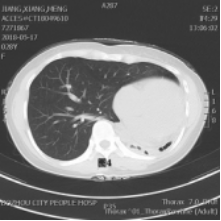
病变部位:13例患者均行胸部CT检查。发育不全的肺均为左肺。左全肺不发育2例(见图1),左上肺不发育2例(见图2),其余9例可见左肺少许呈蜂窝状及囊状改变剩余肺组织(见图3,图4)。
图1 图2
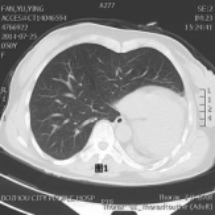
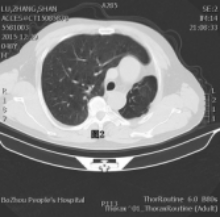
图3 图4
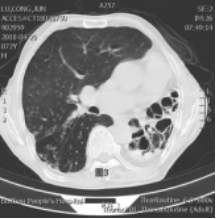
右肺影像表现:右肺均为代偿性肺气肿,向纵隔及左侧胸腔明显移位,其中4例右肺合并明显的感染灶,1例合并肺占位,3例合并支气管扩张。
误诊情况:13例患者中,5例首次发病即就诊于我科行胸部CT后,被诊断为本病,其余8例患者都曾被诊断为其他疾病,其中支气管扩张3例,慢性支气管炎3例,肺毁损2例。
肺功能检查:其中有2例患者行肺功能检查均为中重度混合性通气功能障碍。
讨论
先天性肺发育不全临床上比较少见,随着影像技术逐步成熟,肺发育不全的诊断水平得到显著提升,各地肺发育不全的报道不断涌现,但较大系列报道甚少。
肺发育不全先后被Schneider[3]、Lee[4]以及Berrocal[5]等人,根据肺发育障碍发生的时期,分为三型:Ⅰ型:患侧完全无肺、支气管、血管发育,即肺缺如(见图1); Ⅱ型:一侧无肺组织及血管, 仅有支气管盲端,即先天性肺发育不全(见图4); Ⅲ型:肺组织、气管及血管均存在, 但未达到正常发育程度, 即肺发育不良(见图2,图3) [3,4,5]。前二型为肺不发育,第III型为肺发育不全。本报道13例患者中,I型2例;II型2例;III型9例。
更具体的说,肺发育不全定义为有缺陷或未完成的肺发育。这种发育异常表现为一个肺叶的支气管和肺泡的不发育,可能发生在妊娠第4-24周。分为两种类型:肺不发育、肺不完全发育。大多数病例为肺不完全发育,是胎儿时期肺发育受限。然而,肺不发育是少见的,通常是由于胚胎期肺、组织或子宫的血流感染所致[6]。精确的患病率尚不清晰,一项报道显示,妊娠15-28周胎膜早破者,患病率为9%-28%[7]。
肺发育不全患者多数无特征性临床表现,且与肺部病变范围的大小及有无严重并发症密切相关[8]。单侧肺不发育通常在幼儿期,因出现威胁生命的症状(例如,出生后早期呼吸窘迫、发绀、呼吸急促、缺氧、高碳酸血症和酸中毒)而被诊断[9]。成年患者常表现为反复发生的肺部感染症状:咳嗽、咳痰或胸闷、发热、痰中带血、咯血等,亦可无任何临床表现,于影像学检查(胸部CT或X线)时发现。常见体征为一侧胸廓塌陷、气管移位、患侧呼吸音减低以及心脏移位等征象[10]。
临床上常因满足于常见呼吸道疾病的诊断,忽略影像学检查的重要性,以及对于肺发育不全影像学特征方面知识的不足,导致本病的误诊及漏诊率高。目前最新研究表明仍采用临床诊断标准来确
定[11]。 掌握本病的影像学特点尤其重要。胸部CT常表现为患侧肺组织体积缩小,密度增高,发育不全肺组织可呈囊状改变,支气管开口常阻断或狭窄,阻断处气道盲端圆钝外膨,健侧代偿性肺气肿,纵隔、心影向患侧移位,可见纵隔疝[13]。
本病常易误诊为肺不张、支气管扩张、肺囊肿、肺隔离症等,需加以鉴别[12]。最主要是与肺不张的鉴别,儿童期发现一侧肺发育不全,需考虑到为痰栓所致的肺不张,经抗炎治疗后,一侧不张肺可恢复正常。成人期肺不张存在患侧肋间隙变窄、胸廓塌陷的特点。而肺发育不全常无明显肋间隙变窄,若反复感染或病史较长所致胸廓塌陷时,改变亦较轻微[13],是由于骨性胸廓的发展不依赖于肺脏的发展,且患侧胸腔早期即被移位纵隔及肺组织填充[14]。与支气管扩张的鉴别,主要是肺发育不全存在肺纹理减少及纵隔移位的征象。
由于支气管狭窄、肺组织供血不佳及纵隔移位等因素影响支气管的正常引流,易反复发生呼吸道感染[10]。主要治疗为积极控制感染症状,保持呼吸道通畅,维持呼吸功能。对于反复发生肺部感染者,若对侧肺无异常,无其他手术禁忌,均应考虑手术切除发育不全的肺组织[8]。
本病预后与发病年龄、病变类型程度以及有无合并其他严重畸形有关。一般来说,症状出现越早,预后越差[15]。该病双侧罕见,单侧多见,有50%~60%可活到成年[16]。右侧肺发育不良常合并心脏病变,其死亡率较左侧高1倍,合并多发畸形者早期死亡率高[13]。
参考文献
[1] Stamatis Katsenos MD PhD.Unilateral Primary Lung Hypoplasia Diagnosed in Adulthood[J]. 2014,59(4):e47–e50.
[2] 廖玲洁,罗小平.支气管肺发育不良研究的新进展 [J]. 中华儿科杂志,2004,42(3):231-233.
[3] Lee EY, Dorkin H, Vargas SO. Congenital pulmonary malformation
in pediatric patients: review and update on etiology, classification
and imaging findings. Radiol Clin North Am[J]. 2011,49(5):921-948.
[4] Berrocal T, Madrid C, Novo S, Gutie ?rrez J, Arjouilla A, Go ?mez-
Leo ?n N. Congenital anomalies of the tracheobronchial tree, lung and
mediastinum: embryology, radiology, and pathology. Radiographics[J].
2004,24(1):e17.
[5] Schneider P, Schwalbe E. Die morphologie der missbildungen des
menschen und der tiere. Jena, Germany: Fischer[J].1912,3:812-822.
[6] Porter H. Pulmonary hypoplasia. Arch Dis Child Fetal Neonatal Ed[J],1999;81(1):81F-83F.
[7] Stamatis K. Unilateral Primary Lung Hypoplasia Diagnosed in Adulthood. RESPIRATORY CARE ? APRIL[J],2014;59(4):e47-e50.
[8] 屈晖,高春燕.先天性右肺发育不全伴右位心1例 [J].《延安大学学报(医学科学版)》,2012;10(2):53-55.
[9] Pathania M, Lali BS, Rathaur VK. Unilateral pulmonary hypoplasia:a rare clinical presentation[J]. BMJ Case Rep 2013;2013.
[10] 丁少芬,胡尚基.先天性肺发育不全(附17例报告)[J].心肺血管病杂志,1997,16(3):215-216.
[11] Kei S.Respiratory characteristics of infants with pulmonary
hypoplasia syndrome following preterm rupture of membranes:a
preliminary study for establishing clinical diagnostic criteria [J].
Early Human Development,2004,79(1):31-40.
[12] 李松年,主编.现代全身CT诊断学[M].北京:中国医药科技出版社,1999·420·
[13] 金中高,祝跃明等. 先天性肺发育不全的诊断和鉴别诊断[J].临床医学,2004,24(11):11-12.
[14] 褚涛.先天性肺发育不全的X线及CT诊断及鉴别诊断[J]. 中国医药导报,2007,4(31):106.
[15] 崔晓东,刘晓青.新生儿先天性肺发育不全1例报告[J].新生儿杂志,2001,16:1.
[16] 马宝祥,李亚娟,王彤霞.先天性肺发育不良2例[J].牡丹江医学院学报,2001,22:4.
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。