肺癌患者再发淋巴瘤的综合治疗
肿瘤科 2025-02-05 16:06 浏览 :9434病例资料
患者,男,64岁,因“体检发现右上肺占位2周”于2016-08-19入院。患者2周前在当地医院体检,查胸部CT提示(图1):右上肺占位,背侧贴近胸壁,约为2.0cm×1.8cm,考虑周围型肺癌,建议穿刺。人院后,完善相关检查。2016-08-21胸腹部CT示:①右肺上叶结节,有恶性肿瘤的可能,不能排除炎症,建议穿刺检查。②上腹部CT扫描未见明显占位灶。颅脑MRL、全身骨显像、支气管镜、心超、肺功能等均未见明显异常。初步诊断:右上肺占位性病变,cT2aNOM0,IB期。
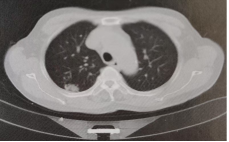
图1.胸部CT可见右肺上叶占位
治疗经过第一次MDT讨论:初次发现肺部占位下一步如何处理?
影像科:右肺上叶后段胸膜下见一约1.3cm×2.4cm的分叶状结节,与胸膜宽基底相连,局部见胸膜牵拉,病灶相邻区域胸膜下脂肪间隙可见轻度增宽,边缘欠光整,界尚清。增强后中度均匀强化。双侧肺门及纵隔未见肿大的淋巴结。影像诊断:首先考虑右肺上叶周围性肺癌,疑有累及壁层胸膜。影像分期:T2NOMx。
胸外科:胸部CT中发现右上肺占位,首先考虑为原发性肺癌,各项检查未见手术禁忌。根据NCCN指南,首先建议外科手术切除。术中先进行冰冻活检,若确诊为肺癌,则行胸腔镜下右肺上叶切除术+肺门纵隔淋巴结清扫术。
肿瘤内科:结合患者的CT影像,考虑周围型肺癌,完善其他相关检查,考虑分期较早,因肿块靠近胸壁,外科医生评估手术指征,也能以穿刺来先明确病理情况。
放疗科:患者为中年男性,有良好的心肺功能,体检发现右上肺结节,影像学判断上首先考虑恶性肿瘤,建议对该结节进行穿刺活检以明确其病理类型。目前的影像学判断是非小细胞肺癌,也可以直接进行手术切除,进行术中冰冻病理检查,根据术后常规病理结果进行术后辅助治疗。
治疗情况
患者于2016-09-02行胸腔镜下右肺上叶切除术+肺门纵隔淋巴结清扫术。术中见肿块位于右上肺后段外周,大小约为3cm×2cm×2cm,浸出脏层胸膜,与后胸壁部分粘连。切除右肺上叶及部分胸壁组织,清扫肺门及纵隔淋巴结。术后病理示:①(右上)肺结节型(瘤体2cm×1.8cm×1cm)中分化鳞状细胞癌,累犯壁层胸膜纤维、脂肪组织。②第2组11只、(第4组)9只,(第7组)6只、(第8组2只、第10组)4只,第1组)10只,第12组)1只淋巴结慢性炎伴结内炭末沉者及胶原化,图2。术后诊断:右肺上叶鳞癌,pT3NOMO,ⅡB期。
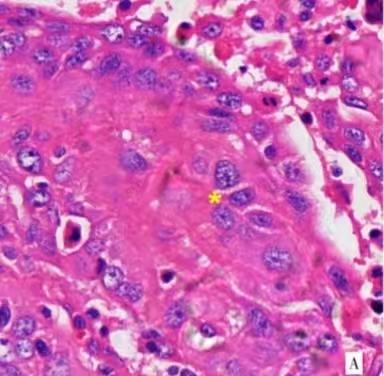
图2.术后病理鳞状细胞癌
第二次MDT讨论:该患者已完成手术,下一步如何治疗?
肿瘤内科:术后分期ⅡB期是需要接受术后辅助化疗的,荟萃分析显示辅助化疗5车生存的获益约为5%。病理为鳞癌,可选择含铂双药化疗.考虑NP方案的骨髓抑制明显,可选择吉西他滨/紫杉醇/多西他赛联合顺铂方案4周期辅助化疗。
放疗科:经过右上肺癌根治术,术后病理提示为右肺早期非小细胞癌,R0切除,无肺门、纵隔淋巴结转移,区域淋巴结清扫充分,无明显术后辅助放疗指征。
治疗情况
患者于2016-09-27、2016-10-18、2016-11-9、2016-11-30行4周期GP方案化疗:吉西他滨1.80g静滴d1、8+顺铂40mg静滴d1-3,Q3W。化疗过程顺利。化疗结束后,患者开始随诊。
患者于2023-05-19在我院复查胸腹部CT(图3),右肺癌术后,对比2022-05-29CT:①左肺上叶舌段新见结节,考虑转移的可能性大。②腹主动脉末端、髂血管起始处有肿块,建议结合增强扫描及CTA检查。入院后,2023-06-04髂动脉CTA示:腹膜后肿块包绕双侧髂总动脉,考虑淋巴瘤较腹膜后纤维化的可能性大。查颅脑MRL、支气管镜、心超等均未见明显异常。
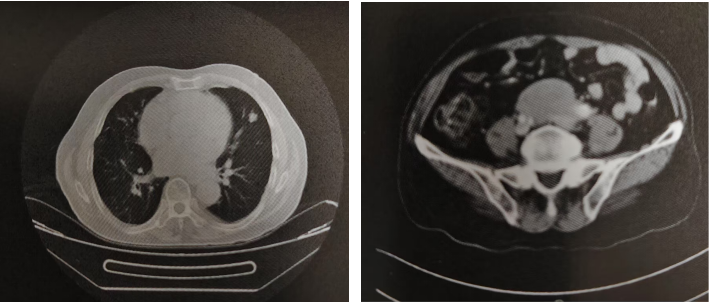
图3.胸腹部CT可见左肺上叶结节,腹膜后肿块
2023-06-10穿刺活检病理示:(左上肺舌段)鳞状细胞癌。2023-06-17穿刺活检病理示:(腹膜后肿块穿刺)小B细胞性淋巴瘤(结合免疫组化结果,倾向淋巴结边缘区淋巴瘤)。免疫组化:CD20(+)、CD79a(+)、PAX5(+)、CD3(-)、CD5(-)、CD21(FDC网破坏)、CD23(FDC网破坏)、CD43(-)、CD19(+)、CD10(-)、bcl-2(+)、bcl-6(-)、CyclinD1(-)、S0XI1(-)、Ki-67(+,5%)、ZAP70(部分+)、Mum-1(-)、Kappa(-)、Lambda(-)、P53(-)、EBER(-),图4。目前诊断:①右肺上叶鳞癌术后,左肺上叶鳞癌,TONOMIb,VA期(左肺病灶为转移)或cT1aNOM0,IA期(左肺病灶为原发)。②腹膜后结内边缘区淋巴瘤。
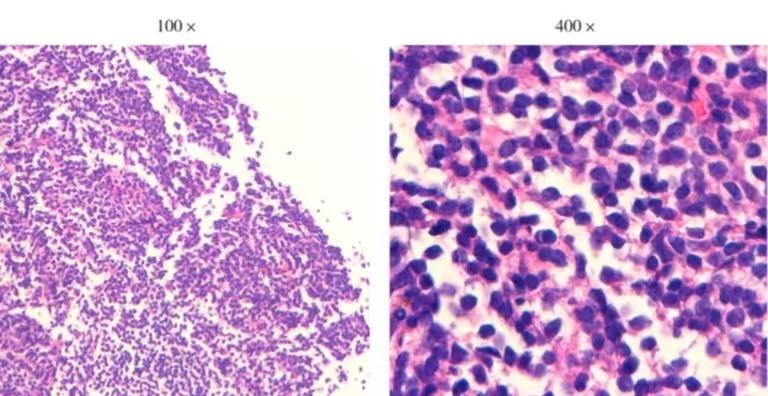
图4.腹膜后肿块病理淋巴瘤
第三次MDT讨论:患者左肺肿瘤,腹膜后淋巴瘤,下一步如何治疗?
影像科:右肺癌术后化疗后复查,左肺上叶舌段新见一枚约1.3cm×1.0cm的结节影,边缘略欠光整,界清。后腹膜下部约髂血管分叉区域见团块状软组织影,大小约为6.1cmx3.6cm,内密度均匀,增强后中等度均匀强化,病灶包绕相邻血管,血管走形、大小显示尚可,边界欠清。影像诊断:结合患者的肺癌病灶,左肺上叶舌段新出结节,转移瘤或原发肺鳞癌均有可能。后腹膜新出团块状软组织肿块,第二原发肿瘤的可能性大。
胸外科:有左上肺结节,病理明确为鳞癌,其和右肺病灶的病理类型相同。该病灶为右肺鳞癌寡转移的可能性较大。但考虑到该结节出现时间距首次手术时间较久,原发肿瘤可能无法排除。但不论是何种情况,若患者的身体条件允许,对左肺病灶均可行手术切除。考虑到该患者的肺功能情况,可以妥协性地选择胸腔镜下左肺上叶舌段切除术。
肿瘤内科:右肺癌术后6年后复查发展左肺结节,穿刺提示鳞癌,结合影像考虑转移。腹膜后多发淋巴结病理提示小B细胞性淋巴瘤(结合免疫组化结果,倾向淋巴结边缘区淋巴瘤)。两个肿瘤的治疗应该是根据预后来选择的,考虑肺癌转移的预后相对差,小B细胞性淋巴瘤相对惰性,患者目前也无立即进行治疗的相关指征。因此,目前的治疗先以肺癌为主。患者处于孤立性转移状态,在治疗上应采取更积极的态度。如有手术切除指征,建议手术切除。后续进行全身治疗。如不能手术,则可行放化疗。
放疗科:患者在右上肺癌术后6年多出现了左肺上叶新发结节,穿刺病理明确为鳞癌,影像学首先考虑是右上肺鳞癌左肺转移,目前无其余脏器转移的证据,属于寡转移状态,建议行全身治疗。全身化疗联合免疫治疗,序贯行左肺转移病灶局部治疗,可选择手术切除或者立体定向放疗。
治疗情况
2020-07-16行胸腔镜下左上肺舌段切除术。术中见左肺与胸壁部分纤维条索状粘连,病灶主要位于左肺上叶舌段,直径约为lcm,质韧,未累犯脏层胸膜。手术及恢复过程顺利。术后病理示:(左肺舌段)肺组织内见中分化鳞状细胞癌(瘤体1.1cm×1.0cm×0.5cm),结合病史及形态,不排除右肺鳞癌转移的可能。目前诊断:①右肺上叶鳞癌术后,左肺转移病灶切除术后,rTONOM1b,VA期。②腹膜后结内边缘区淋巴瘤。
第四次MDT讨论:患者左肺转移瘤已完成手术治疗,下一步该如何治疗?
肿瘤内科:患者目前的左肺结节术后病理为鳞癌,考虑转移的可能,从临床分期上仍更倾向考虑V期,全身治疗可选择含铂双药化疗,或联合免疫治疗,但考虑患者后续的淋巴瘤可能需要接受相关治疗,免疫联合治疗是否会对后续的淋巴瘤治疗有影响暂时未有更多的证据,因此,目前还是考虑传统的含铂双药化疗,如紫杉醇联合卡铂等方案。
放疗科:经过左上肺转移癌的手术切除,进一步明确病理为鳞痛,后续建议进行全身治疗,可选择化疗联合免疫治疗或者单纯化疗,腹膜后肿大淋巴结穿刺证实为淋巴结边缘区淋巴瘤,属于惰性淋巴瘤,建议行根治性放疗。
治疗情况
患者于2023-08-12、2023-09-13行2周期TP方案化疗:紫杉醇300mg静滴d1+卡铂450mg静滴d1,Q3W。2023-09-24复查CT,对比2023-08-11盆腔及2023-08-07胸部CT:右肺下叶有少许的慢性炎症,较前明显吸收。左侧胸腔积液基本得到吸收。腹主动脉末端、髂血管起始处有肿块,较前稍退缩。疗效评价:SD。
患者于2023-09-24、2023-10-16再行2周期TP方案化疗:紫杉醇300mg静滴d1+卡铂450mg静滴d1,Q3W。
患者于2023-10-28开始行放疗,采用IMRT技术,靶区范围包括:GTV包含髂血管分叉旁肿块;外放1cm形成PGTV,处方剂量:95%PGTV为36G/20F4w。放疗期间患者出现白细胞Ⅱ度下降,血小板Ⅱ度下降,给予升白细胞、升血小板针对症治疗,放疗按期完成。患者随后开始随诊。
2024-04-06复查胸腹部CT,右肺、左上肺术后,右肺下叶有少许的慢性炎症,较前大致相仿。双肺慢支改变,肺气肿,腹部CT平扫未见明显的实质病灶,图5。疗效评价:CR。患者定期复查。至2024年12月复查时,患者的疾病未见进展。
图5.2021-04-06腹部CT扫描未见明显的实质病灶。
总结
这是肺癌术后对侧肺转移,同时合并腹膜后多发淋巴结肿大,病理提示淋巴瘤。给我们的启示是肺癌腹膜后淋巴结转移在临床中也是常见的。因此,病理的明确仍然很重要。如果这例患者没有明确腹膜后淋巴结的病理,可能就漏诊了淋巴瘤。临床疾病的复杂性往往都会超出我们的想象,特别是在疾病诊疗越来越精细、分科越来越细化的现在,在临床中严格按照诊疗规范实行的同时,也更加强调了多学科会诊的重要性。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。