要点
• 炎症标志物和血清免疫检查对许多炎症和自身免疫性风湿病的检查和诊断是必不可少的
• 炎症标志物对监测疾病活动性很有用
• 血液和生化检查用于确定疾病的程度以及监测对药物的不良反应
临床提示
• 贫血症中的红细胞沉降率 (ESR) 可能偏高(红细胞数量越少,沉降速度越快)— 解读 ESR 结果时应考虑血红蛋白
• 反应蛋白 (CRP) 的半衰期约为 18 小时,因此可能快速波动
• 抗环瓜氨酸肽抗体测试结合 IgM 类风湿因子测试可对类风湿性关节炎进行更准确的诊断 — 这两项测试相结合可实现 96% 的特异性和 48% 的敏感性。 任何一项测试呈阳性均会增加这些患者患糜烂性疾病的风险并导致预后不佳
• 肿瘤坏死因子 (TNF) 阻断药物(例如英夫利昔单抗)可能与dsDNA 抗体的产生和药物诱发的狼疮有关
风湿性疾病的范围
风湿性疾病涵盖了多种疾病,包括退行性疾病(例如骨性关节炎)、炎性疾病(例如类风湿性关节炎和结晶性关节病)、代谢性骨病(例如骨质疏松症和骨软化症)、以及罕见的遗传性综合征(例如家族性地中海热)。
本单元将检验临床上用于风湿性疾病的有效的实验室检查,以作出准确诊断并提示预后。
特异性检查:哪些检查属于特异性检查,它们意味着什么?
炎症标志物
红细胞沉降率
ESR 反映了红细胞的粘性,受急性期反应物和循环免疫球蛋白的影响。
处于下列情况的正常受试者体内的 ESR 可能增高:
• 妊娠
• 老年人
• 青春期
• 肥胖。
贫血症中 ESR 可能偏高(红细胞数量越少,沉降速度越快),因此解读 ESR 结果时应考虑到血红蛋白。
ESR 的增高不具特异性。这种情况可能与恶性肿瘤有关,在副蛋白血症中也可观察到非常高的 ESR 水平。此外,感染或炎性疾病常导致非常高的 ESR 水平。
C 反应蛋白
CRP 是肝脏产生的一种急性期蛋白,由炎症刺激引起。这种蛋白在血清中的水平通常较低,但是发生炎症、感染、形成肿瘤或受外伤时,其水平会急剧增加。这种蛋白的半衰期约为 18 个小时,因此可能快速波动,CRP对于监测疾病活动性和治疗效果用处很大。
铁蛋白
铁蛋白是另一种急性期反应物,在诊断风湿性疾病方面很有用。其正常范围为 40-200 ng/ml,但是在成人发病型 Still 病(斯蒂尔病)和青少年特发性关节炎中,其浓度会显著提高(超过 3000 ng/ml,通常高达 10 000 ng/ml)。
#p#副标题#e#
免疫检查:
类风湿因子
类风湿因子(通常为 IgM,但也可能是IgG 和 IgA)是针对 IgG 的 Fc 部分的一种抗体。
类风湿因子的一些测试方法(例如乳胶凝集试验)以“滴度”为单位给出试验结果。类风湿因子的可检测稀释度越高,阳性结果越强;例如,1:160 的阳性结果比 1:40 的更强。阳性结果的阈值随各地实验室检测值的不同而有所不同。现在大多数实验室采用其他测试方法,例如浊度测定法,这些方法可给出绝对值(其正常范围取决于所用分析方法)。
类风湿因子在多种疾病中均呈阳性(见表 1)。其滴度也随年龄的增长而增加。类风湿因子的假阳性测试结果很常见,特别常见于吸烟者、传染性疾病、恶性肿瘤、慢性肝病或肺部疾病患者、以及患类风湿性关节炎的受试者的一级亲属。仅存在类风湿因子不足以诊断类风湿性关节炎,满足类风湿性关节炎的临床标准的患者中约 70% 的人具有类风湿因子(血清反应呈阳性的类风湿性关节炎)。血清反应呈阳性的类风湿性关节炎患者,其患严重糜烂性疾病和出现关节外症状的风险更高。

抗环瓜氨酸肽抗体
抗环瓜氨酸肽抗体检测结合 IgM 类风湿因子检测可对类风湿性关节炎进行更准确的诊断 — 这两项检测相结合可实现 96% 的特异性和 48% 的敏感性。在患早期炎症性关节炎患者的体内,抗环瓜氨酸肽水平具有预后意义,该水平越高则预示越严重的临床结果。这样,抗环瓜氨酸肽抗体阳性的患者应得到早期积极治疗。
抗核抗体
抗核抗体(通常被称为 ANA)是针对细胞核成分的抗体。
抗核抗体用免疫荧光法检测。将细胞(通常为人上皮肿瘤系的 Hep2 细胞)固定在载玻片上,并向细胞滴加经稀释的患者血清。血清中存在的任何抗细胞核抗体均会附着在细胞核上。冲洗后,滴加一种荧光标记的抗体,该抗体会粘附在抗核抗体上,并可使用荧光显微镜观察到。可看到不同型态的抗核抗体,这些抗体可能与不同疾病有关。
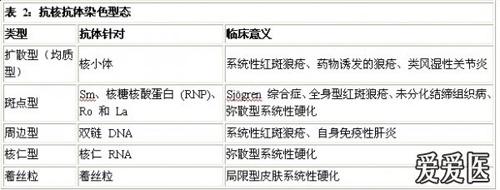
多种病症中均发现抗核抗体阳性,一小部分(5% 至 10%)正常人群的体内也发现抗核抗体阳性。高达 99% 的已确诊的系统性红斑狼疮患者抗核抗体呈阳性。
其他与抗核抗体阳性有关的风湿性疾病包括:
• 未分化结缔组织病
• 系统性硬化
• 多肌炎
• Sjögren 综合症(干燥综合症)
• 类风湿性关节炎
• 青少年特发性关节炎。
自身免疫性肝脏和甲状腺疾病、多发性硬化、恶性肿瘤以及某些药物可能也和抗核抗体阳性有关。与其他多种自身抗体测试一样,系列测定通常不太有用。 只有临床高度怀疑风湿性疾病或自身免疫性疾病,才应要求进行上述检查,以明确诊断。与类风湿因子测试一样,系列测定的结果通常以滴度表示 — 分母越大,患者血清内存在的抗体越多。
#p#副标题#e#
双链 DNA 抗体
80% 至 90% 系统性红斑狼疮患者体内发现对抗双链 DNA 的抗体,但是在少数类风湿性关节炎、Sjögren 综合征、系统性硬化、幼年特发性关节炎、混合性结缔组织病以及其他自身免疫性疾病(例如自身免疫性肝炎)患者体内,也发现滴度较低的此种抗体。与狼疮诊断中的抗核抗体测试相比,它们的特异性更高,但是敏感性更低。一些药物可诱发 DNA 抗体以及药物诱发的狼疮的临床综合症。药物诱发的狼疮的特征抗体为抗组蛋白的单链 DNA 抗体。引起药物诱发的狼疮的药物包括:
• 肿瘤坏死因子 (TNF) 阻断药物,例如英夫利昔单抗
• 盐酸肼苯哒嗪
• 异烟肼
• 普鲁卡因胺
• 米诺环素
• 氯丙嗪
• 青霉胺
可提取性核抗原
可提取性核抗原是细胞核的成分,是自身抗体反应的发生基础。
• 抗 Ro 抗体和抗 La 抗体与 Sjögren 综合症、系统性红斑狼疮和类风湿性关节炎有关
• 抗 RNP 抗体与混合性结缔组织病有关,并与系统性红斑狼疮中的肾脏和神经系统受累有关
• 抗 Sm 抗体与系统性红斑狼疮有关(特别是在亚洲人和非裔加勒比海人体内)
• 抗着丝粒抗体与局限性皮肤系统性硬化有关
抗细胞质抗体
此抗体还可针对细胞质内的抗原。
• 90% 的器官受累性 Wegener 肉芽肿病(一种坏死性肉芽肿性血管炎)患者体内发现有细胞质抗中性粒细胞胞质抗体
• 核周抗中性粒细胞胞质抗体 (pANCA) 的特异性较低,但是可见于显微镜下多血管炎伴其他多种疾病(例如炎症性肠病和 HIV 感染)的患者
• 转运核糖核酸 (tRNA) 合成酶抗体(例如抗 Jo-1)见于多肌炎伴间质性肺病患者
• 弥散型系统性硬化患者体内发现抗拓扑异构酶 1(亦称为抗 Scl70)抗体 ,此抗体还与肺纤维化发病倾向有关
抗磷脂抗体
针对含磷脂(例如心肌磷脂)的血浆蛋白的抗体可产生及导致抗磷脂综合症。 多达 8% 的正常人群体内发现抗磷脂抗体,在病毒性传染病(例如 HIV 和丙型肝炎)中也发现这种抗体。部分系统性红斑狼疮患者体内也检测出这种抗体。 这些抗体与流产和血栓风险增大有关。
补体
伴有免疫复合物形成的风湿性疾病,例如系统性红斑狼疮和混合型原发性冷球蛋白血症,可激活补体系统并使患者体内相对缺乏 C1 至 C4。
C3 和 C4 偏低是疾病活动性(特别是肾脏疾病)的有用指标,并且与系统性红斑狼疮的双链 DNA 抗体滴度有关。14 C1q (C1 的组分之一)偏低易罹患系统性红斑狼疮。
C1 抑制剂(一种蛋白质,参与调解补体级联系统的经典成分)缺乏可导致出现遗传性血管(神经)性水肿的临床综合症,这种综合症也与 C4 偏低有关。
可通过抗原试验或功能试检测定补体蛋白。功能试验包括 CH50 值,它可评估经典途径中的所有成分。CH50 值测定的是患者血清溶解绵羊红细胞的能力,绵羊红细胞在测定前已经用兔抗体孵育过。CH50 值为 200 表示 50% 的红细胞被患者血清溶解时患者血清的稀释度为 1:200。CH50值正常则表示不缺乏经典途径成分。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。