感染艾滋病后,在进行规范的抗病毒治疗时期,要定期对治疗的效果进行监测评估,如果治疗出现异常,要及时进行对症处理,治疗失败要对方案进行调整,以便治疗能够起到应有的效果,保证患者身体的各项指标良好,恢复正常的生活。
一、抗病毒治疗监测的主要内容
为了及时监测治疗的患者病情及治疗效果,在实际工作中要对抗病毒治疗进行相关内容的监测。
1、定期随访:随访内容包括临床评估和实验室检查;及时处理抗病毒药物的毒性和药物副反应;评估和加强患者治疗的依从性。
开始接受抗病毒治疗的患者在治疗开始后的第1个月内,每2周至门诊复诊1次,评估药物不良反应和治疗的依从性。如果能耐受治疗,可在开始治疗后的2个月和3个月分别到门诊复诊1次。以后每3个月复诊一次。如不良反应较严重,应该加大对其随访频率,及时发现可能的并发症,以保证治疗依从性。
对患者的医疗记录要长期保存,以便连贯地记录患者的疾病进展、实验室结果以及药物的使用与调整情况。
同时这些记录还有以下用途:
1)医疗记录对于确保医疗服务体系中各部门服务的质量和连续性非常重要。
2)记录患者的抗病毒治疗史,对于了解可能存在的耐药状况、选择有效的治疗方案非常关键。这对于整个治疗工作有着特殊的意义。
3)医疗记录可以为抗病毒治疗工作的督导与评估提供重要的数据。
2、定期检测HIV病毒载量和CD4+T淋巴细胞。
抗病毒治疗抑制病毒**和改善免疫功能的效果可以通过定期检测HIV病毒载量和CD4+T淋巴细胞计数(以下简称CD4)来评价。
CD4:患者接受抗病毒治疗后的第1年CD4平均增长150个/mm3。治疗前基线CD4<100个/mm3的,治疗后CD4增加缓慢,表现为免疫重建不良,但是抗病毒治疗仍可以使基线CD4很低者获得免疫重建,使CD4恢复到200个/mm3以上。开始抗病毒治疗后,每年至少复查一次CD4。如病情需要,可适当增加CD4检测频次。在不能检测病毒载量情况下,可以根据CD4和临床反应(体重增加,HIV相关症状改善)来判断免疫系统恢复的情况。如果CD4上升程度比预计缓慢,应寻找引起治疗反应不好的原因,包括依从性和药物的相互作用。许多患者会因为CD4上升速度不够迅速而产生担心,此时需要继续加强依从性的教育,并告知患者,不同的个体治疗是有很大差异的。
病毒载量:
如果有条件,可以在治疗前作基线病毒载量检测,以便于观测抗病毒治疗后病毒抑制的效果。治疗的目的是完全抑制病毒**,即病毒载量低于检测下限。抗病毒治疗6个月后应进行病毒载量检测,每年应检测一次。病毒载量还没有低于检测下限,应该仔细寻找可能的原因,包括依从性、药物的相互作用,及时复检,以观察是否仍高于检测下限。如复查后病毒载量还没有低于检测下限,应考虑治疗失败。
临床检测:
反应晚期患者抗病毒治疗效果的较敏感的临床指标是体重变化。晚期患者通常消瘦,在有效抗病毒治疗情况下,患者恶心症状消失,如能正常摄入食物,体重应该会增加。每次复诊时都应该测定体重,并记录机会性感染或疾病进展的症状和体征。开始抗病毒治疗后最初的3个月,出现机会性感染或者全身症状可能提示免疫重建综合征。抗病毒治疗3个月后,如果再次出现这些症状或者持续的低水平CD4,则应该考虑治疗效果不好。
二、治疗效果评价
按照治疗规范的要求,在规定的时间内进行各项身体的检查,达到以下的指标,就表示治疗效果良好。
临床指标:
排除免疫重建综合征,症状改善,没有新的机会性感染或原有的机会性感染不再复发。
免疫学指标:
CD4计数逐渐上升,治疗4~8周后,CD4增加>50个/mm3,以后每年增加50~100个/mm3。
病毒学指标:
病毒载量下降,4-6个月内病毒降至检测不到的水平。
对于达不到各项指标要求的患者,应该考虑治疗效果不好,最终会导致治疗失败。治疗失败包括病毒学失败,免疫学失败以及临床失败。
病毒学失败:
接受抗病毒治疗24周后,连续两次病毒载量>400拷贝/ml。但有些患者治疗前基线病毒载量水平的高低会影响到对药物的反应时间,也有某些治疗方案比其他方案需要更长的时间才能够完全抑制病毒。
免疫学失败:
CD4降至治疗前水平或更低,或降低至峰值的50%,以及CD4持续<100个/mm3,均可考虑发生了免疫学失败。
临床失败:
抗病毒治疗至少3个月后,先前的机会性感染重新出现,或者出现预示临床疾病进展的新的机会性感染或恶性肿瘤,或者出现新发或者复发的WHO临床分期Ⅳ期疾病,可考虑发生了临床失败,但需注意应与免疫重建综合征相区别。
三、治疗失败的原因
依从性对病毒抑制的效果,减少耐药发生,提高生存率和生活质量有着重要的作用。有研究显示依从性不佳和药物不良反应能解释28%~40%的治疗失败及方案中断。因此对治疗失败的患者首先应评价其依从性。对于因依从性不好而导致治疗失败,应尽可能地找到其影响依从性的原因,帮助其解决并加强依从性教育,依从性提高后,尚未出现耐药的患者的治疗失败可得到改善,而对于因依从性问题已经导致耐药发生的患者,必须在依从性得到纠正之后对其更换二线药物。
2、药物不良反应:
对治疗失败的患者应评价其对现用方案的耐受情况及不良反应的严重程度和时程,需要注意,即使很小的不良反应也有可能影响依从性而导致治疗失败。
对于因不良反应而出现治疗失败但尚未出现耐药的患者,处理原则包括:
1)对症处理(如止吐、止泻、抗过敏等);
2)如果必要,更换引起不良反应的药物。
对于因不良反应而出现治疗失败且已经出现耐药的患者,应更换为二线药物。
3、药物代谢动力学问题:
对治疗失败的患者回顾其所用药物服药时的食物要求。回顾其近期的胃肠道症状(如呕吐、腹泻)以评价短期吸收不良的可能性。回顾其所有合并用药及饮食构成评价可能的药物相互作用,如需要,则更换或避免使用产生相互作用的药物和食物。
4、耐药:
当怀疑患者已经出现耐药而导致治疗失败时,应进行耐药检测。由于耐药有累积的趋势,因此评估耐药程度时,应考虑之前的所有治疗用药史和之前的耐药检测结果,然后根据耐药特点,选择药物更换二线治疗方案。
病毒的耐药性是指病毒因发生变异而对某种药物敏感性降低。耐药变异株的快速生成源于HIV的快速**更新,每天约109个新病毒产生,且HIV反转录酶的错配率特别高,导致高突变率和新病毒株的不断产生,即使没有接受治疗也会产生耐药变异株。在抗病毒药物存在的情况下,耐药毒株被药物选择成为优势株。
原发耐药(primaryresistance)指的是在抗病毒治疗之前就发生的耐药;继发耐药(secondaryresistance)指抗病毒治疗后,在药物压力下诱导产生的耐药。越来越多的证据表明,对HIV感染者进行耐药检测对于HIV/AIDS的处理有重要指导意义。
四、更换药物及治疗失败的处理
如果有严重的不良反应,或药物的不良反应引起病人的依从性差时,则可更换单一药物;在依从性好的前提下如果病毒载量反弹,应考虑耐药之可能,经药物抵抗实验证实,可更换具有耐药性的单一药物。
但如果判定为治疗失败,则不能更换一种药物或仅仅增加一种药物,需要重新确定治疗方案,至少更换二种药物,新的方案最好包含至少两种活性强的抗病毒药物。为了避免交叉耐药,提高治疗成功率,至少有一种是未曾使用过的类型的药物。
1、治疗失败换药病例入选标准
已接受一线治疗的患者,必须具备以下条件才能考虑更换新的治疗方案:
1)首先必须评估患者依从性,确定患者具备良好的服药依从性。
2)患者连续接受过一线治疗方案至少12个月以上(如果在治疗12个月内,有耐药检测结果显示对某种药物耐药,可根据临床情况酌情考虑换药)。
3)现根据各地检测能力不同,制定相应换药时机标准。
有条件进行耐药检测:对于VL>1000拷贝/ml的患者,耐药检测显示出现耐药突变时,按耐药结果更换药物。
没有条件进行耐药检测:可以进行病毒载量的检测,对VL>1000拷贝/ml的患者,建议在确认依从性良好、两次VL>1000拷贝/ml的情况下,更换二线药物。
不能及时得到病毒载量检测结果:当患者出现免疫学失败,也可更换二线药物;免疫学失败的标准如下(至少满足下列标准之一):
a、CD4降低至或低于开始一线治疗前的基线水平(连续2次,间隔3个月以上)。
b、对于连续接受治疗超过一年以上CD4没有达到过100个/mm3(建议确认服药依从性,警惕免疫重建功能不良)。
4)由于药物更换时机的复杂性,现有的临床分期、CD4及病毒载量尚不能完全准确地评估患者是否发生耐药,故应尽量争取为患者进行耐药检测。
2、二线药物治疗方案
必须重视对一线治疗方案及其依从性的支持,因为目前国家免费提供的抗病毒药物种类非常有限。患者要理解首次一线治疗是获得治疗成功的最好机会。所以尽量延长一线治疗方案的治疗时间,只有判断治疗失败,才可以更换二线方案。
在更换为二线药物之前,必须做好以下准备:
(1)检测病毒载量和CD4,确定存在治疗失败。
(2)鉴别治疗失败原因,判定是药物耐药或是不良反应、依从性不好等其他因素。
(3)如有条件作耐药检测,建议根据检测结果选择有效的药物。
(4)对每个怀疑治疗失败的患者进行具体分析,把详细情况记录在案。
再根据用药史,尤其是既往应用抗病毒药物的情况,为失败患者选择二线药物。
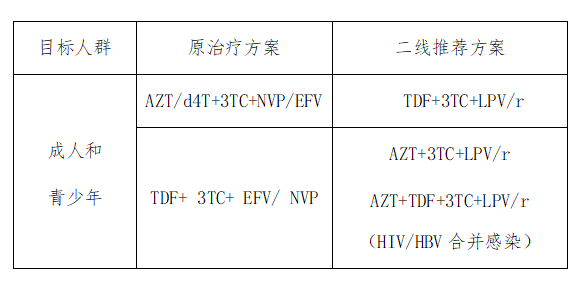
推荐的二线抗病毒治疗方案:
中途停药可能会导致病毒反弹,产生耐药,因此抗病毒治疗遵循的是不间断原则,但也有很多原因需要暂停或长期停止抗病毒治疗,如出现严重的、危及生命的药物副作用,或者正在接受治疗的患者出现无法口服药物的严重情况,此时无论是药物调整或治疗停止都必须在专业医师的指导下进行,采取一种相对安全的方式,患者不能擅自停止服用抗病毒药物。
停止抗病毒治疗时,必须避免因停药产生耐药。目前国内的抗病毒药物中血清半衰期是不同的,对进食的要求也不完全相同,例如NNRTIs药物的血清半衰期是25~55h,而NRTIs药物(如TDF、**、d4T、3TC和AZT)的血清半衰期是1~7h。因此如果治疗方案中同时含有NNRTI和NRTI时,如果所有抗病毒药物同时停用,NNRTIs药物将会在血中较长时间内保持有效浓度,此时HIV感染者将有可能产生NNRTIs药物耐药病毒株。
建议停药依从下列原则:先停用NNRTIs药物(NVP或EFV),1周后再停用NRTIs药物(AZT、3TC、d4T、TDF、**),从而保证停药期间3种药物的治疗浓度一致。治疗方案只包括NRTIs药物及PIs药物时,两类药物可同时停用。
停止抗病毒治疗后,仍应密切监测患者CD4检测结果。重新启动抗病毒治疗时需要考虑新的药物组合。
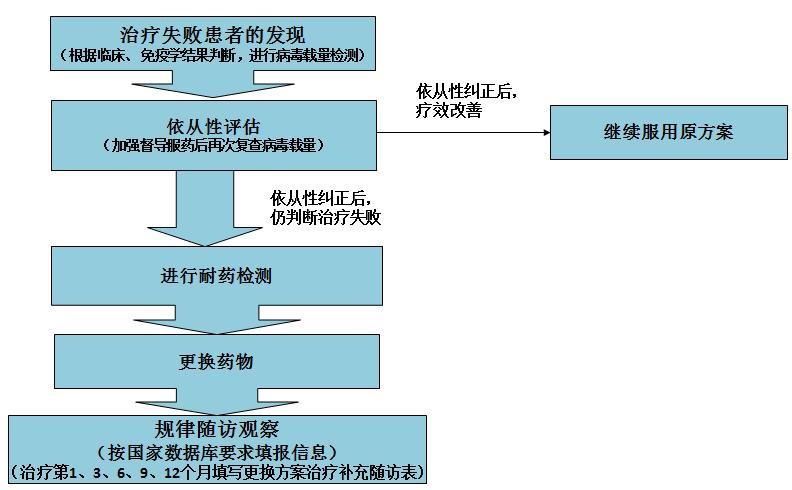
抗病毒治疗方案更换流程图
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。





