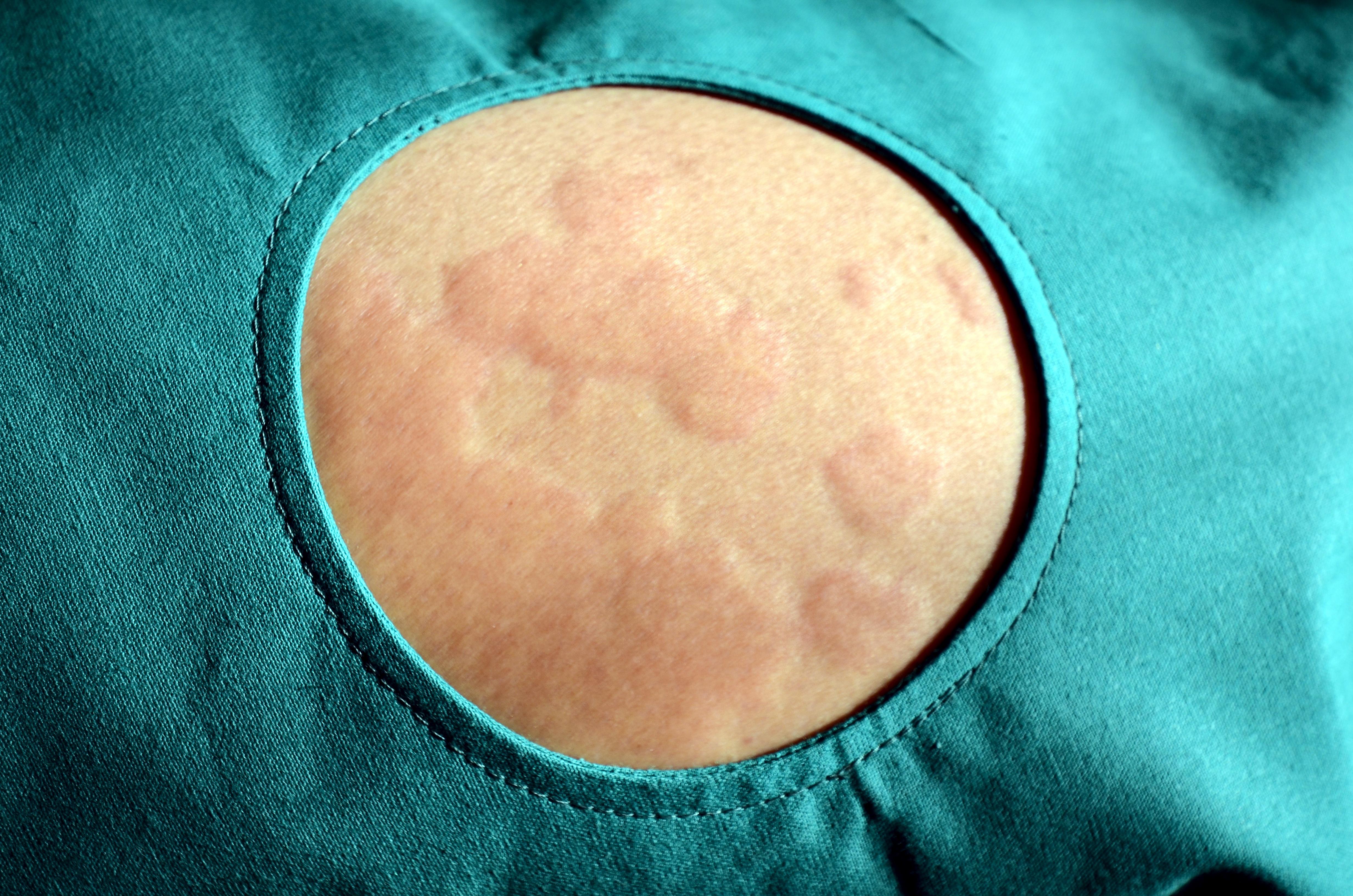
导读荨麻疹基本损害为皮肤出现风团。常先有皮肤瘙痒,随即出现风团,呈鲜红色或苍白色、皮肤色,少数患者有水肿性红斑。风团的大小和形态不一,发作时间不定。持续时间:急性(几天-几周)、慢性(>6周)。具备“发病频率高、病情来去迅速和发病部位不固定”三大特点。该病反复发作,甚至于一日数次;儿童荨麻疹,通常发病和恢复都很迅速,且不会在体表留下疤痕;身体任何部位都可能发生荨麻疹。
一、病因及发病机制
荨麻疹的病因非常复杂,约3/4的患者找不到原因,特别是慢性荨麻疹。荨麻疹发病的原因很多。可分为内因和外因两大类,常见原因主要有:食物及食物添加剂;吸入物;感染;药物;物理因素如机械**、冷热、日光等;昆虫叮咬;精神因素和内分泌改变、遗传因素等。
荨麻疹是由数种免疫机制和非免疫机制引起,荨麻疹的发病机理可以为下列四种发病机制之一:免疫调节性的;补体调节性的;非免疫调节性的;自身免疫调节性的[1]。免疫调节性荨麻疹是由于肥大细胞和嗜碱性细胞表面上的IgE与抗原结合引起的。见于药物疹、食物过敏等;补体调节性荨麻疹是由于补体蛋白直接激活肥大细胞引起的,最常见的补体蛋白过敏毒素为C3a、C4a和C5a。见于血清病或输血反应;非免疫调节性荨麻疹是由于非IgE机制直接激活肥大细胞而引起的。见于机械**,酒精或药物反应;自身免疫性荨麻疹是由于循环的自身抗体引起的肥大细胞脱颗粒变化所形成,是慢性特发性荨麻疹的特殊类型。
二、临床病情评估
荨麻疹基本损害为皮肤出现风团。常先有皮肤瘙痒,随即出现风团,呈鲜红色或苍白色、皮肤色,少数患者有水肿性红斑。风团的大小和形态不一,发作时间不定。持续时间:急性(几天-几周)、慢性(>6周)。具备“发病频率高、病情来去迅速和发病部位不固定”三大特点。该病反复发作,甚至于一日数次;儿童荨麻疹,通常发病和恢复都很迅速,且不会在体表留下疤痕;身体任何部位都可能发生荨麻疹。
荨麻疹是由于皮肤、黏膜小血管扩张及渗透性增加而出现的一种局限性水肿反应,病因众多,对于全科医生来说,评估与处理荨麻疹患者是有挑战性的。除了询问病史和体格检查,几乎没有其他方法让全科医生去发现荨麻疹的病因。这就给临床处理荨麻疹增加了不少难以预料的困难。荨麻疹活动性评分 (UAS)有助于临床评估病情,皮肤病生活质量指数调查表(DLQI),1994年用于临床研究以来,被世界各国的皮肤科医生所采用,可供临床参考:
UAS包括计算风团数量和瘙痒程度。具体评分方法如下:
根据风团数量计分1-3分:
0 – 小于10 个小风团 (直径 < 3 cm);
1 – 10 - 50个小风团或少于10个大风团 (直径 > 3 cm);
2 – 多于50个小风团或 10- 50个大风团;
3 – 几乎躯体全部受累。
瘙痒严重程度评分0-3分:
0- 无;
1-轻度;
2- 中度;
3-重度。
UAS结合DLQI有利于皮肤科医师对皮肤疾患的疗效评估和对患者生活质量影响的方式和程度的评估。
三、临床诊断
皮肤上的风团是荨麻疹的主要标志,出现了这个标志及基本可以确认为是荨麻疹。但引起荨麻疹的原因比较复杂,确定引起荨麻疹的原因常很困难,因此,必须通过详细采取病史,详细体格检查,以及有关的实验室检查,尽可能的明确荨麻疹的原因。
临床诊断应依据特定患者详细病史、体格检查以及一些常规实验室检查,排除任何相关的系统性自身免疫疾病或自身炎症疾病。患者病史应该包括以下内容[2]:
(a)疾病发作时间;(b)任何诱发因素的存在;(c)个别风团持续时间超过24小时;(d)(f)生活质量(QOL);(e)治疗史。
自身免疫性荨麻疹的临床诊断主要依据临床表现、自体血清皮肤试验、嗜碱性粒细胞释放组胺活性的检测,以及器官特异性自身抗体的检测。
四.治疗策略
荨麻疹治疗策略可参考中国荨麻疹诊疗指南(2014版)[3]。对于荨麻疹的治疗,普及健康教育、提高患者依从性和良好科学的护理对荨麻疹患者恢复健康非常重要。
1.急性荨麻疹伴有呼吸道、消化道症状的患者,需密切观察病情变化,发现喉头水肿、血压下降,应及时报告医生做相应处理,防止窒息和过敏性休克的发生。
2.对慢性荨麻疹患者耐心解释发病因素,积极预防,消除患者长期患病所造成的紧张心理,树立信心,积极配合治疗。
3.室内禁放花卉,禁用喷洒剂等化学物品,以免致敏。
积极寻找病因+对因治疗是治疗该病的根本措施。荨麻疹治疗原则是去除病因,尽量找出病因并去除,避免各种诱发加重因素,对症处理,防止复发为原则。如不能除去病因则应减少各种促进发病的因素。
药物选择:对于慢性荨麻疹,非镇静作用的二代抗组胺药物史治疗荨麻疹的一线药物。联合抗白三烯药物或联合第二代抗组胺药是二线治疗,免疫抑制剂和糖皮质激素为三线用药;对于急性荨麻疹来说,在积极明确并祛除病因以及抗组胺药不能有效控制症状时,可选择糖皮质激素治疗。生物制剂奥马珠单抗对难治性慢性荨麻疹有肯定疗效。中医中药对荨麻疹有独特的治疗作用,可以请中医科医师会诊,进行辨证施治,提高疗效。
自身免疫性荨麻疹的一线治疗可口服抗组胺药物,疗效不佳者可应用糖皮质激素,严重患者可考虑使用免疫抑制剂、静脉注射用人免疫球蛋白,也可采用血浆置换等治疗。
参考文献
[1]徐汉友译.初期评估和处理急性荨麻疹和血管性水肿(AAEM)急诊临床行医指南.中外健康文摘.临床医药版,2008,5(1):6-11
[2]荨麻疹诊断和治疗共识声明(2017版):医脉通:2018-07-29
[3]中华医学会皮肤性病血分会免疫学组.中国荨麻疹诊疗指南(2014版).中华皮肤科杂志,2014,47(7):514-516
荨麻疹俗称风疹块。是一种常见的特征性皮肤反应性疾病,有20%的人一生中至少患过一次荨麻疹,在特应性体质的患者中发病更为常见。通常在2~24小时内消退,但反复发生新的皮疹,病程迁延数日至数月。临床上较为常见。
图片来源:123RF
一、病因及发病机制
荨麻疹的病因非常复杂,约3/4的患者找不到原因,特别是慢性荨麻疹。荨麻疹发病的原因很多。可分为内因和外因两大类,常见原因主要有:食物及食物添加剂;吸入物;感染;药物;物理因素如机械**、冷热、日光等;昆虫叮咬;精神因素和内分泌改变、遗传因素等。
荨麻疹是由数种免疫机制和非免疫机制引起,荨麻疹的发病机理可以为下列四种发病机制之一:免疫调节性的;补体调节性的;非免疫调节性的;自身免疫调节性的[1]。免疫调节性荨麻疹是由于肥大细胞和嗜碱性细胞表面上的IgE与抗原结合引起的。见于药物疹、食物过敏等;补体调节性荨麻疹是由于补体蛋白直接激活肥大细胞引起的,最常见的补体蛋白过敏毒素为C3a、C4a和C5a。见于血清病或输血反应;非免疫调节性荨麻疹是由于非IgE机制直接激活肥大细胞而引起的。见于机械**,酒精或药物反应;自身免疫性荨麻疹是由于循环的自身抗体引起的肥大细胞脱颗粒变化所形成,是慢性特发性荨麻疹的特殊类型。
二、临床病情评估
荨麻疹基本损害为皮肤出现风团。常先有皮肤瘙痒,随即出现风团,呈鲜红色或苍白色、皮肤色,少数患者有水肿性红斑。风团的大小和形态不一,发作时间不定。持续时间:急性(几天-几周)、慢性(>6周)。具备“发病频率高、病情来去迅速和发病部位不固定”三大特点。该病反复发作,甚至于一日数次;儿童荨麻疹,通常发病和恢复都很迅速,且不会在体表留下疤痕;身体任何部位都可能发生荨麻疹。
荨麻疹是由于皮肤、黏膜小血管扩张及渗透性增加而出现的一种局限性水肿反应,病因众多,对于全科医生来说,评估与处理荨麻疹患者是有挑战性的。除了询问病史和体格检查,几乎没有其他方法让全科医生去发现荨麻疹的病因。这就给临床处理荨麻疹增加了不少难以预料的困难。荨麻疹活动性评分 (UAS)有助于临床评估病情,皮肤病生活质量指数调查表(DLQI),1994年用于临床研究以来,被世界各国的皮肤科医生所采用,可供临床参考:
UAS包括计算风团数量和瘙痒程度。具体评分方法如下:
根据风团数量计分1-3分:
0 – 小于10 个小风团 (直径 < 3 cm);
1 – 10 - 50个小风团或少于10个大风团 (直径 > 3 cm);
2 – 多于50个小风团或 10- 50个大风团;
3 – 几乎躯体全部受累。
瘙痒严重程度评分0-3分:
0- 无;
1-轻度;
2- 中度;
3-重度。
UAS结合DLQI有利于皮肤科医师对皮肤疾患的疗效评估和对患者生活质量影响的方式和程度的评估。
三、临床诊断
皮肤上的风团是荨麻疹的主要标志,出现了这个标志及基本可以确认为是荨麻疹。但引起荨麻疹的原因比较复杂,确定引起荨麻疹的原因常很困难,因此,必须通过详细采取病史,详细体格检查,以及有关的实验室检查,尽可能的明确荨麻疹的原因。
临床诊断应依据特定患者详细病史、体格检查以及一些常规实验室检查,排除任何相关的系统性自身免疫疾病或自身炎症疾病。患者病史应该包括以下内容[2]:
(a)疾病发作时间;(b)任何诱发因素的存在;(c)个别风团持续时间超过24小时;(d)(f)生活质量(QOL);(e)治疗史。
自身免疫性荨麻疹的临床诊断主要依据临床表现、自体血清皮肤试验、嗜碱性粒细胞释放组胺活性的检测,以及器官特异性自身抗体的检测。
四.治疗策略
荨麻疹治疗策略可参考中国荨麻疹诊疗指南(2014版)[3]。对于荨麻疹的治疗,普及健康教育、提高患者依从性和良好科学的护理对荨麻疹患者恢复健康非常重要。
1.急性荨麻疹伴有呼吸道、消化道症状的患者,需密切观察病情变化,发现喉头水肿、血压下降,应及时报告医生做相应处理,防止窒息和过敏性休克的发生。
2.对慢性荨麻疹患者耐心解释发病因素,积极预防,消除患者长期患病所造成的紧张心理,树立信心,积极配合治疗。
3.室内禁放花卉,禁用喷洒剂等化学物品,以免致敏。
积极寻找病因+对因治疗是治疗该病的根本措施。荨麻疹治疗原则是去除病因,尽量找出病因并去除,避免各种诱发加重因素,对症处理,防止复发为原则。如不能除去病因则应减少各种促进发病的因素。
药物选择:对于慢性荨麻疹,非镇静作用的二代抗组胺药物史治疗荨麻疹的一线药物。联合抗白三烯药物或联合第二代抗组胺药是二线治疗,免疫抑制剂和糖皮质激素为三线用药;对于急性荨麻疹来说,在积极明确并祛除病因以及抗组胺药不能有效控制症状时,可选择糖皮质激素治疗。生物制剂奥马珠单抗对难治性慢性荨麻疹有肯定疗效。中医中药对荨麻疹有独特的治疗作用,可以请中医科医师会诊,进行辨证施治,提高疗效。
自身免疫性荨麻疹的一线治疗可口服抗组胺药物,疗效不佳者可应用糖皮质激素,严重患者可考虑使用免疫抑制剂、静脉注射用人免疫球蛋白,也可采用血浆置换等治疗。
参考文献
[1]徐汉友译.初期评估和处理急性荨麻疹和血管性水肿(AAEM)急诊临床行医指南.中外健康文摘.临床医药版,2008,5(1):6-11
[2]荨麻疹诊断和治疗共识声明(2017版):医脉通:2018-07-29
[3]中华医学会皮肤性病血分会免疫学组.中国荨麻疹诊疗指南(2014版).中华皮肤科杂志,2014,47(7):514-516
版权声明:
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。




