病例介绍
患者女,33岁,患者2014年12月中旬开始出现发作性右侧手指麻木,每次发作几秒钟,数天1次,后发作逐渐加重,累及右上肢,发作增至每次数分钟,12月30日麻木发作累及右侧面部,遂至当地医院检查头颅磁共振发现左顶叶占位,2015年1月至3月19日患者反复至我院感染科治疗,已真菌治疗处理,予以伊曲康唑,奥卡西平,阿托木兰,期间患者症状无好转,3月30日患者出现剧烈头痛伴呕吐,3月31日患者入住我院北院感染科,4月3日患者再次出现剧烈头痛伴呕吐,并出现癫痫大发作,表现为双眼上翻,口吐白沫,浑身抽搐,意识丧失,持续1分钟左右好转,静滴抗癫痫药24小时,后患者反复出现头痛呕吐后癫痫大发作5-6次,发作时间延长至10分钟左右,4月7-8日左右患者开始出现右侧肢体乏力,遂4月20日患者在我院北院行脑室外引流术,术后患者头痛症状明显缓解,未再出现过癫痫发作;5月10日患者送24小时脑脊液至肿瘤医院行细胞学检查,发现少量异性细胞,倾向非淋巴造血系统肿瘤。遂5.19患者行VP分流术,拟术后转至肿瘤科治疗,但患者放化疗尚缺乏确切病理证据支持,故至我科拟行脑活检术。
患病以来患者精神好,胃纳可,睡眠好,大小便正常,有体重明显下降,从90斤至70斤。
现用药:帕夫林、强的松等红斑狼疮药物。
术前影像学检查
术前头颅磁共振示左侧额叶占位,病灶较小,T2及Flair高信号,增强后可见环形强化,MRS可见Cho/NAA比值升高,峰值可达20以上,脑沟脑回周围可见明显强化,治疗期间病变无明显增大。PET-CT可见左侧顶叶低密度灶,周围额叶软脑膜密度增高伴FDG代谢轻度增高。脑脊液图片可见少量异常细胞,倾向非淋巴系统来源肿瘤,细胞数量过少,难以进一步行免疫组化等检查,
术前肺CT可见右侧肺叶较小类圆形高密度影。
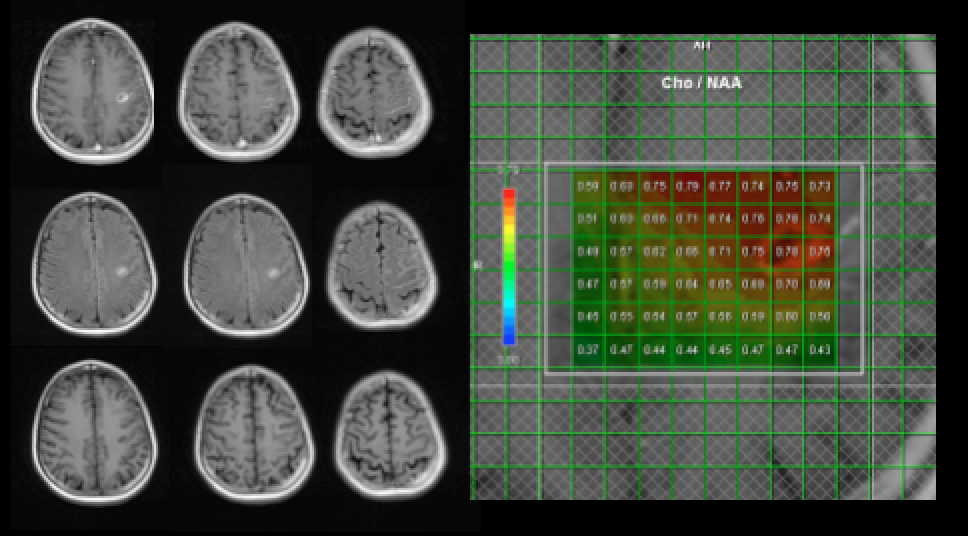
(图1. 2015年1月15日头颅MRI及MRS)
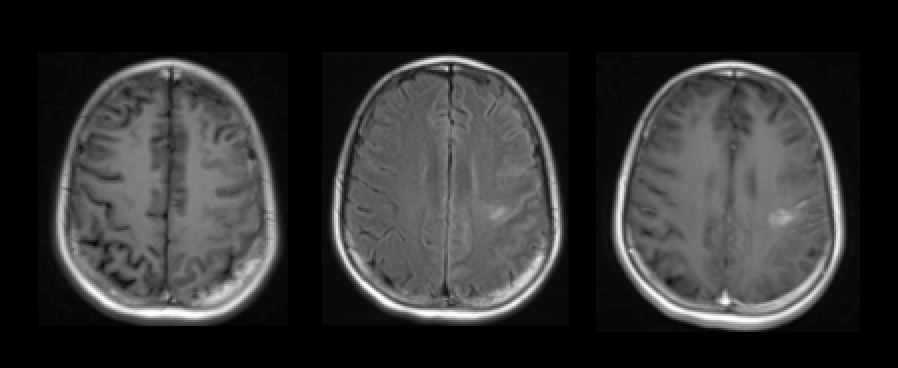
(图2. 2015年3月17日头颅MRI)
(图3. 2015年6月18日术前磁共振:左侧额叶脑内强化灶与3月份相仿。见弥漫硬脑膜及软脑膜强化,提示脑膜病变进展。)
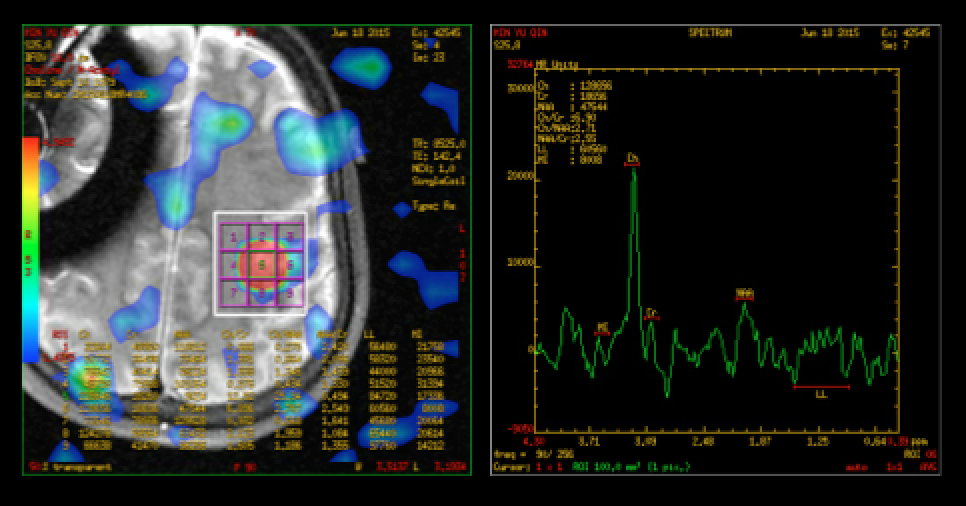
(图3. 2015年6月18日术前MRS:NAA下降,CHO升高,Cho/Cr比值为6.8。)
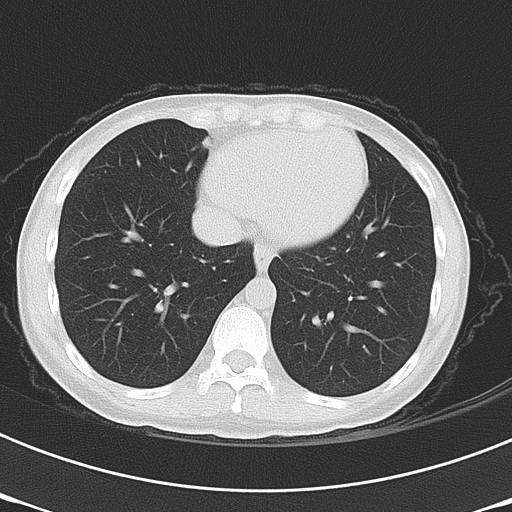
(图4. 术前2015年3月的肺CT:右肺下叶前基地段磨玻璃密度结节影,周围见短毛刺,提示肺癌。)
诊治过程
入院以后行开颅肿瘤活检术,术中冰冻切片为上皮性癌,取肿瘤并送病理,术后患者精神萎靡,GCS13-14’,转入放疗科进一步治疗。术后病理为上皮性癌。脑组织中看到乳头状腺体样肿瘤细胞侵润,线腔样排列。免疫组化还未出。HE形态看,转移癌没有问题。放大可见核分裂项,如果免疫组化出来有TTF阳性,可考虑肺的来源。
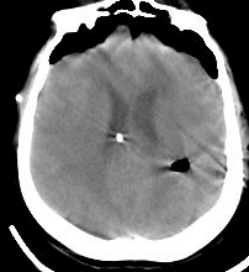
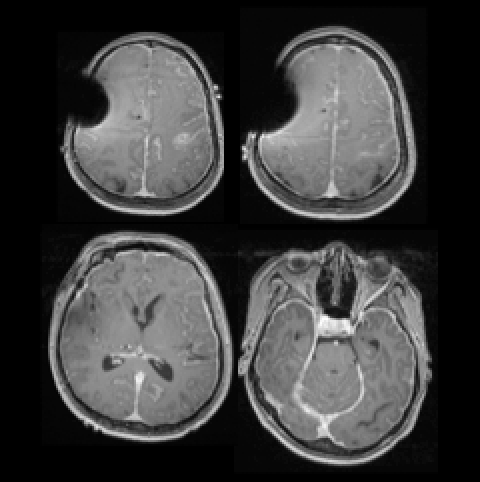
(图5 术后CT可见穿刺点位置与肿瘤一致)
最终诊断和治疗
1.根据脑脊液脱落细胞检查及穿刺活检结果,诊断为肺癌脑转移、软脑膜癌。
2.病人接受了全脑放疗及EGFR拮抗剂靶向治疗:患者于6月23日转入放疗科,转入时头痛,右侧肢体活动不利,查体:嗜睡、神萎,GCS10分,KPS 20。 6月24日凌晨出现频发面部抽搐,予抗癫痫治疗,并加强对症支持治疗,每天输注地塞米松5mg,Bid。7月1日起每天通过鼻饲管服用吉非替尼250mg;7月5日起症状逐步好转,神志逐渐变清、头痛减轻,认知改善,吞咽功能恢复;7月7日: GCS15分,KPS 50;7月9日拔除胃管;7月14日:GCS15分,KPS 60;能在家人陪伴下行走。进一步检测分子指标,尤其是EGFR突变情况,发现EGFR 21exon突变,口服易瑞沙靶向治疗。病人接受靶向治疗后,病情得到控制,2019年靶向药物耐药,病情爆发,患者去世。
讨论
第一:曲折的影像学诊断过程。
患者3月份的肺部CT片子,可见到右肺下叶前基底段磨玻璃样小结节影,提示小肺癌。PET-CT病灶位于心脏后面的部位,推测由于心脏高代谢阻挡,病灶未能明确显示,感染科考虑患者有系统性红斑狼疮并长期使用激素,所以有真菌感染可能,并进行了抗真菌治疗。治疗无效。头颅磁共振可见明显局限性软脑膜强化,提示脑软膜癌可能。后患者出现颅高压,引流后CSF检查提示脑转移瘤可能。
第二:腰穿CSF取样多少合适?
经文献查找,1998年Cancer发表了一篇CNS肿瘤中CSF降低假阴性的临床研究文章,这篇文章奠定了CSF取样的量(至少10.5ml)。到了2014年,CNS Oncol杂志发表了一篇综述性文章,系统的阐述了中枢神经系统弥散大B淋巴细胞瘤如何应用CSF诊断。文章再次提出了CSF细胞病理学是诊断的金标准,但其敏感性较低是一个非常重要的问题。现在流式细胞、CSF相关蛋白检测、miRNA等技术可以帮助提高CSF的检测准确性。文章提到,为了提高CSF检测的准确性,建议CSF取样至少10.5ml,尽可能多的取样是减少假阴性率的一个办法,更推荐流式细胞CF。
综合以上文献和相关指南(NCCN CNS 2015 version1),不同CNS肿瘤的CSF取样建议如下:原发性中枢神经系统淋巴瘤需采集15-20ml脑脊液进行流式细胞学检测、脑脊液细胞学检测和基因测序。软脑膜转移癌应采集10ml以上的脑脊液进行细胞学检测。
第三:肺癌脑转移多学科管理必要性
该病例初始诊治时有咳嗽咯血肩胛骨痛,抗生素治疗后疼痛未缓解。没有进一步做肺CT检查,是失策。肺癌脑转移涉及的学科众多,包括神经外科、放射外科、放疗科、化疗科、影像科及病理科等等。其治疗也需要综合治疗,需要各种治疗方式联合应用,并且根据每个病人的具体情况以及基因突变情况进行精准的个体化治疗。因此笔者认为对于复杂的肺癌脑转移案例成立多学科治疗团队,为病人提供全流程的个体化治疗方案是非常有益于患者的探索。对于亚洲、女性、不吸烟的肺腺癌,同时伴EGFR突变,靶向治疗可以作为一线方案,临床体会对于部分肺癌脑转移患者也有效。有症状多发脑转移患者,应该WBRT联合全身药物治疗。单发脑转移可以手术或SRS。肺癌病人做EGFR突变。
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。





