作为一名从医多年的泌尿科医生,我见过形形色色的膀胱过度活动症(OAB)患者。OAB患者常常饱受“急匆匆赶厕所”的困扰,这种症状严重影响他们的生活质量。在门诊中,我们依赖于患者的自述来评估症状的严重程度,进行药物调整和治疗。然而,最近的研究[1]揭示了OAB的神经调控新机制,为我们提供了全新的视角。尤其是这项基于功能性磁共振成像(fMRI)的研究,它不仅为OAB提供了新的分型方法,还揭示了膀胱与大脑之间的复杂互动关系。
一、膀胱过度活动症的传统诊断困境
一直以来,OAB的诊断主要依赖于症状评分表,如国际尿失禁咨询问卷(ICIQ)和OAB症状评分表等。这些量表尽管能够提供一定的参考价值,但它们具有较大的主观性,并且无法准确区分不同类型的OAB患者。例如,我们常常会遇到一些患者,即便症状看起来很典型,但通过简单的问卷量表,往往无法完全体现他们症状的严重性或复杂性。
记得有一位50岁的女性患者,主诉频繁的尿急症状,并且在夜间加重。她曾尝试过抗胆碱能药物,但效果并不理想。她自述白天的尿急感时轻时重,无法预测。尽管症状描述符合OAB,但她的症状波动性较大且缺乏一致性,给诊断和治疗带来了不小的挑战。在这种情况下,传统的量表常常让我们感到“心里没底”。我相信不少同道也有类似的经历,在面对这类患者时,我们往往感到有些“无从下手”。
二、膀胱过度活动症的神经网络新视角:从大脑看膀胱
最近的一项研究通过功能性磁共振成像(fMRI),揭示了OAB患者中大脑网络与尿急感之间的关系,并且发现OAB患者可以分为两种亚型:OAB-1和OAB-2(图1)[1]。这种分型为我们提供了一个全新的思路,帮助我们更深入理解OAB的复杂病理机制。
这项研究表明,OAB不仅仅是膀胱功能失调的问题,更是一个大脑-膀胱神经网络调控失衡的结果[1]。大脑的感觉运动网络(SMN)、显著性网络(SLN)和背侧注意网络(DAN)在OAB患者中的活动异常增强,尤其是在膀胱充盈时,这些网络的活动与尿急感的增强密切相关。这表明,OAB患者的大脑对膀胱的感知和处理信息的方式与健康人不同。这种发现让我们认识到,仅仅依靠传统的药物治疗可能无法完全解决OAB的症状,因为大脑在其中扮演着重要角色。
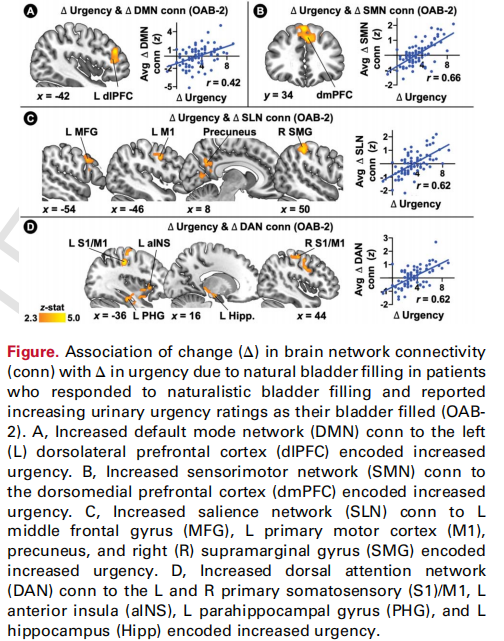
图1 [1]
三、新的膀胱过度活动症分型:OAB-1与OAB-2
研究将OAB患者分为OAB-1和OAB-2两种亚型[1]。简单来说,OAB-1患者的尿急感较弱,症状较轻,通常能够通过较为保守的治疗手段(如生活方式干预或轻度药物治疗)控制病情。而OAB-2患者的症状则更为严重,他们在膀胱充盈时表现出明显的尿急感,且生活质量严重受损。
对于OAB-2患者,膀胱充盈的过程中,大脑的感觉运动网络与前额叶皮层之间的连接显著增强[1]。这种连接的增强与患者的尿急感密切相关。换句话说,OAB-2患者的大脑“过度反应”于膀胱充盈的信号,导致他们感到更强烈的尿急感。这也解释了为什么有些OAB患者在膀胱充盈相对较少的情况下仍会感到强烈的尿急,而另一些患者则没有这种反应。
四、大脑调控与症状差异
这让我回想起另一位65岁的男性患者,他自述在白天尿急感时常加重,尤其是在情绪紧张或压力大的情况下。传统的抗胆碱能药物和β-3受体激动剂对他并没有显著的效果。通过进一步的探讨和评估,我意识到他的症状可能与情绪波动密切相关。然而,这类复杂的症状并未完全反映在传统的问卷中。根据最新研究,这种情况可能与大脑中的显著性网络(SLN)异常有关[1]。SLN是大脑中负责筛选重要刺激的网络,它会帮助我们决定哪些信息需要注意,而在OAB患者中,这个网络可能对膀胱充盈的信号“过度反应”,导致他们感到更强烈的尿急感。
对于这类患者,传统的药物治疗往往不足以解决问题。未来的治疗可能需要针对大脑的这些网络,采取如神经调控或大脑刺激的方式,来缓解尿急感。这种治疗思路的转变对我们医生来说,或许是突破OAB治疗瓶颈的一把钥匙。
五、传统评估方法的局限性
传统的OAB评估方法,尤其是通过症状量表或患者自述来进行的评估,存在明显的局限性。首先,这些评估方法依赖于患者的主观感受,往往容易受到患者情绪、认知状态以及生活环境的影响。此外,症状量表并未能捕捉到OAB患者中大脑调控功能的差异。正如我们看到的,OAB-2患者的大脑网络活动显著不同于OAB-1患者,单纯依赖症状量表很难将两者区分开来,这也解释了为什么有些患者对传统药物治疗的反应较差。
以往我们在处理这些患者时,往往会采取“试探性治疗”——如果抗胆碱能药物无效,便尝试其他药物或行为疗法。然而,这种基于症状的治疗思路缺乏针对性,治疗效果往往难以预料。
六、新的临床价值:针对神经网络的治疗
随着我们对OAB神经调控机制的了解不断加深,未来的治疗策略将更加个性化。对于OAB-2患者,仅仅依赖传统的药物治疗可能无法有效缓解症状,神经调控技术可能是一种更具潜力的治疗手段。例如,通过调节感觉运动网络和前额叶皮层之间的连接,我们或许能够更有效地降低患者的尿急感。
这类技术不仅限于入侵性手段,如脊髓神经刺激,还有可能通过非入侵性的脑部刺激技术来实现,比如经颅磁刺激(TMS)或经颅直流电刺激(tDCS)。这些技术可以帮助调整大脑对膀胱充盈信号的反应,从而缓解症状。
七、总结
在临床工作多年,我深刻体会到OAB对患者生活的严重影响,也体会到传统治疗手段的局限性。通过这项新的研究,我们能够以全新的视角看待OAB,将其不仅视为泌尿系统的疾病,还看到大脑在症状调控中的核心作用。未来,随着对OAB亚型的深入理解,我们有望为患者提供更加精准的诊断和个性化的治疗,改善他们的生活质量。这不仅是对患者的福音,也是对我们每一位医生在诊疗过程中的挑战和机遇。对于每一位OAB患者,我们不应再简单地看待他们的症状,而是从神经网络调控的角度深入理解他们的病情。或许,未来的大脑调控技术将为我们打开OAB治疗的新篇章。
参考文献:
[1] Mawla I, Schrepf A, Kutch JJ, et al. Naturalistic Bladder Filling Reveals Subtypes in Overactive Bladder Syndrome That Differentially Engages Urinary Urgency-Related Brain Circuits: Results From the Symptoms of Lower Urinary Tract Dysfunction Research Network (LURN). J Urol. 2024;211(1):111-123. doi:10.1097/JU.0000000000003699
