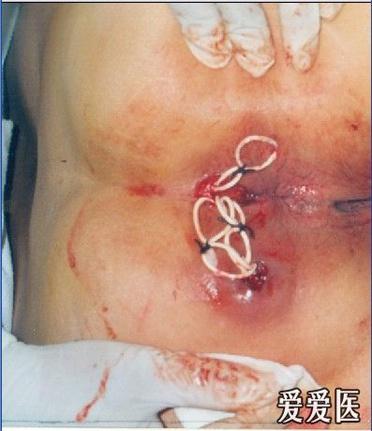
肛周脓肿术毕
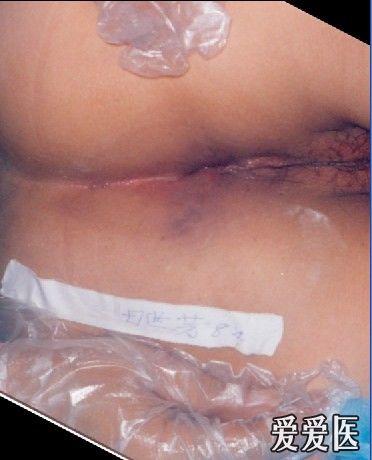
肛周脓肿术后
肛周脓肿看似较肛瘘病变面积大,更有甚者多个肛周间隙都被感染,但其治疗并不复杂,其愈合也更容易些。
很久以前,治疗肛周脓肿多分两步走,急性发作时行单纯切开引流术,待形成肛瘘后再行肛瘘切除术。为什么如此做呢?原因是肛周脓肿其内口不明确,若贸然按判断的内口行根治切除术,一旦遗留真正的内口,则会两次损伤**括约肌。而现在医生自认为自己能准确地判断其内口所在,故多采用一次性肛周脓肿根治术,并且报导的成功率极高。其真实性值得怀疑。
我接待了很多患者,曾经患肛周脓肿,行的就是一次性根治术,后再度形成肛瘘。而这部分患者很少再次到曾经手术过的医院。有几个医生能做到数年后电话跟踪患者情况?故行一次性肛周脓肿根治术其失败率还是很高的。但即使有一定失败率,总比再形成所谓的肛瘘行二次手术强的多。因为第二次发作很可能是一个复杂性肛瘘了。再则一旦过肌管纤维化形成,行旷置术,则失败的风险增大。
为什么说肛周脓肿治疗不困难呢?原因是过肌管完全可以旷置,非常安全。
何谓过肌管?把紧续于内口的肛瘘道称作近内口瘘道,它可分成几部分,内口、过肌管、肌外瘘道。
内口就是瘘道在肛管、直肠内的开口,多指感染的病理性肛窦、肛腺管、肛腺体;过肌管是穿越或跨越肛管括约肌的那段瘘道;而肌外瘘道则是紧续于过肌管,肛管括约肌之外,肛周部分的瘘道或脓腔。
我们分别论述这三个部位的情况:
一、内口:肛周脓肿内口极不明确,是不畅通的。如果内口是开放的,脓液早就从肛内排出了。如果脓腔位置在肛管的前方或后方,即使是偏离一点,那么我们也会在相对应的6点或12点位肛窦部找到内口,而且内口往往就是一个,不难确定。最难判断,让人犹豫的是脓腔在**左侧或右侧。这时内口到底在哪里?而这种病人所占的比例很大。若用探针从脓腔内向**探查,肛内最薄弱点往往都在于脓肿相对应的位置。而按肛窦最易感染的点位,更多的是6点或12点位,即原发内口很可能是6点或12点。
诸位遇到这种情况将如何处置?
我的观点是除了清创与脓腔相对应的病理性肛窦,原发感染源也得一并清除,即可疑的6点或12点。这样势必有两个放射状切口,如果都与脓腔连通切开,将会损伤更多的括约肌,对肛周组织破坏也很大,现在我们不这样做了。
二、过肌管:肛周脓肿的过肌管其实更多的是感染的一个通道,并没有形成纤维化管壁。而这一感染的通道正介于脓腔与内口之间。不管这一通道位置是地位还是高位,都无需轻易切开。只要把内口单纯性放射状切开清创,再把肌外瘘道即脓腔通畅引流,则过肌管会完全旷置后自闭的。因为本来就没有什么腔隙,待内口创面新生肉芽增生会自动封闭内口的。充分利用过肌管旷置这一术式,会大大减少对**括约肌的损伤。即不切开,更废除了挂线术。请同行实践。这为同时清创多个内口变为可能,解除**失禁的后顾之忧。避免了剧烈疼痛。
三、肌外瘘道,即各脓腔。对脓腔的处理,要完全脱离现代医学对脓腔的处理原则。什么“彻底清创”用刮匙刮搔。什么“充分引流”敞开脓腔把引流口做的足够大。不过后人还是有所改进,懂得留皮桥了,形成对口引流,下一根引流管,以控制深部脓腔的通畅引流,其代表人物是安老师。其实做的还远远不够。一个脓腔不管它有多深,有多大,只要保证有数个小小的开口与体外相通,保持20天左右外口不闭合,则脓腔会安全愈合。而这一通道必须达到脓腔的最深部,其宽度达到脓腔的边缘部。能够实现这一目的方法那就是“浮线法”。浮线法就是在脓腔上打几个小洞,双跟胶线从一个洞进入脓腔到达脓腔的最深部或最边缘,换个方向,从另一个洞牵引出来,两个洞外的引流胶线游离端对合,用丝线结扎,形成封闭的环状,呈松弛状态。只要不人工剪断胶线,胶线会稳定地留在脓腔内,忠实地完成引流任务。这里与安老师有点不同的是,引流口无需扩那么大,只要通过两根胶线即可。引流口做大,其出发点仍然是遵循了“令组织从基底部生长”这一传统愈合理念。其实这里应该应用“同步愈合理论”。而并“一期愈合”或“二期愈合”。
这样手术后的肛周脓肿,术后无需特殊换药,盐水冲洗一下脓腔即可。患者绝对无痛,等到20天,撤除胶线,两到三天则外口会闭合,肛周只有几个小瘢点,不仔细看,根本看不出曾经手术过。这就是肛周脓肿微创术,实现轻松治脓肿。
原帖地址及讨论:http://www.iiyi.com/bbs/viewthread.php?tid=1998567&extra=page%3D1%26amp%3Borderby%3Ddateline
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。