病例简介
现病史 患者女性,75岁,间断咳嗽、咳痰3年余,加重伴发热、咯血、喘憋3周余。
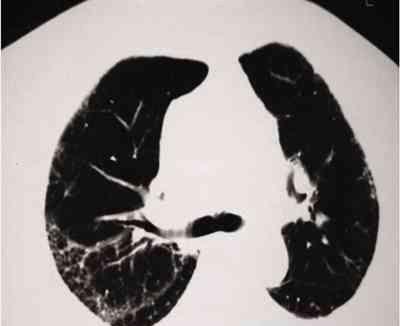
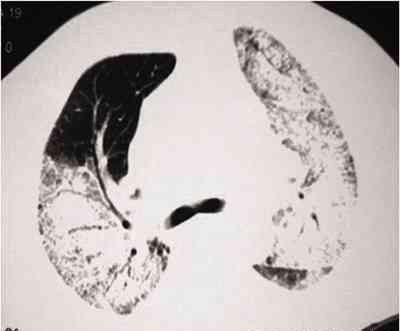
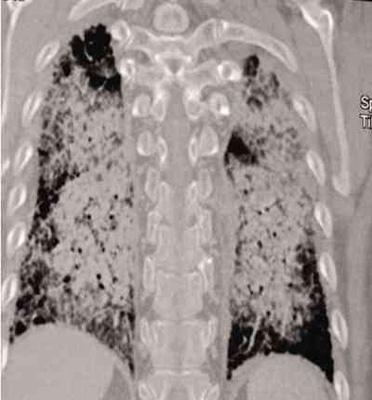
3年多前,患者无明显诱因间断出现阵发性咳嗽、咳白痰,无发热、咯血,口服中药后咳嗽缓解。3个多月前,胸部CT示肺间质纤维化(图1)。3周余前,患者无明显诱因出现上述症状加重并伴发热、肌肉酸痛、咯血、胸痛、喘憋,体温37.6~37.8℃,咯血量少时为痰中带血丝、色较鲜红,量多时为血块,色暗红,咳嗽时胸痛加重,平卧时喘憋明显,活动耐量下降,下两层楼即出现喘憋。给予抗炎(泼尼松龙40mg qd×4d)、平喘、化痰治疗后,全身乏力仍明显,体温最高38.9℃。胸部CT示:双肺间质纤维化、双肺弥漫渗出病灶,考虑肺部感染、不除外伴有肺出血(图2、3)。血气分析示:动脉氧分压(PaO2)41mmHg,动脉二氧化碳分压(PaCO2) 42mmHg,pH7.468,动脉氧饱和度(SaO2)79.1%。给予储氧面罩(8L/min)吸氧、抗炎(泼尼松龙40mg)、抗感染及止血治疗,为进一步诊治收入院。
#p#副标题#e#
患者发病来,精神、食欲、睡眠差,二便尚正常,体重暂无明显下降。
既往史 6年前,患者出现双侧第一、第二近端指间关节及双侧膝关节肿痛,活动后加重、休息后缓解,双膝有晨僵伴活动障碍。给予抗炎、止痛及中药外敷治疗后疼痛可稍缓解。
6个月前出现发热,体温37.5~38℃,同时关节疼痛、活动障碍较前加重,于我院风湿免疫科就诊。化验示:抗核抗体(ANA)1:20,类风湿因子(RF)72.9U/ml,考虑结缔组织病。给予泼尼松15 mg/d口服,关节疼痛基本消失,4个月后减量至5mg/d。
体格检查 体温37.0℃,脉搏100次/分,呼吸26次/分,血压130/80mmHg,全身皮肤未见皮疹,浅表淋巴结未及肿大。双下肺可闻及双肺底吸气性爆裂音,心律100次/分,律齐,未闻及明显心脏杂音。腹软、无压痛,肝脾肋下未及。双下肢无水肿、可见静脉曲张,左侧腓肠肌压痛。关节无肿胀疼痛。双侧病理征阴性。
实验室检查 白细胞(WBC)11.36×109/L,中性粒细胞(NE)75.37%,血红蛋白(HGB) 102.2g/L,血小板(PLT)471.9×109/L;血钾3.02 mmol/L,白蛋白32.8g/L,肌酐61μmol/L,尿素氮6.69mmol/L;心梗三项及脑钠肽(BNP)均正常。
血气分析示:PaO2 51mmHg、PaCO2 45mmHg、pH7.52、SaO2 90%。
降钙素原0.5ng/ml。结核菌素试验(PPD)阴性,痰找结核杆菌阴性。抗中性粒细胞胞浆抗体(ANCA)-髓过氧化物酶(MPO)155RU/ml,ANA1:80均质,RF 201 IU/ml,C反应蛋白(CRP)70.5 mg/L,血沉(ESR)55mm/h。
诊治过程 诊断考虑为ANCA相关小血管炎(AASV)显微镜下多血管炎(MPA)可能性大,肺间质纤维化、弥漫性肺泡出血、肺部感染不除外,I型呼衰。
在抗感染、营养支持、氧疗的基础上,给予2次激素冲击治疗,并输注丙种球蛋白,同时行血浆置换,此后患者氧合情况一度好转,ESR、ANCA-MPO指标有所下降,但随后肺部感染加重,出现消化道出血,病情急转直下,患者家属拒绝有创机械通气,同意无创通气维持治疗。患者最终治疗无效死亡。
#p#副标题#e#
解析
MPA临床特点 MPA的临床表现无特异性,发病初期表现为类上呼吸道感染症状,如中低热、乏力、体重减轻、关节肌肉疼痛。肺部受累时常伴发咳嗽、咯血和呼吸困难,易于其他肺部疾患(如肺炎、肺部真菌感染、肺结核等)混淆,因此常误诊、漏诊。MPA肺部影像学表现常为肺部浸润影、肺间质纤维化和弥漫性肺泡出血。
本例患者临床症状、体征以及肺部CT表现与上述特点相吻合。
应该病易误诊、漏诊,故不能把肺内表现和肺外症状割裂开来考虑,尽量以一元论来解释分散的临床症状,及时做免疫学及相关检查,如ESR、CRP、ANCA及其他自身免疫抗体,寻找诊断佐证,为早期干预治疗创造条件。
关于重症AASV的治疗 肾上腺糖皮质激素联合环磷酰胺是诱导缓解AASV的经典首选方法,能缓解多数患者的症状。泼尼松1mg/(kg·d),口服至少1个月,病情好转稳定后逐渐减少激素用量,疗程约0.5~1年。
重症AASV(如急进性肾功能衰竭或弥漫性肺出血)患者须接受强化治疗,如泼尼松龙冲击治疗(0.5~1.0g/d,静脉注射,3d/疗程,持续1~3个疗程;但易出现不良反应,如肺部感染、消化道出血等)、血浆置换及丙种球蛋白输注。
在本例患者出现重症AASV表现后,经及时给予强化治疗、支持治疗和各项抢救措施,患者的免疫学指标有所下降,临床表现也有轻度缓解。
我们认为,治疗重症AASV应多管齐下,同时进行激素冲击、血浆置换和丙种球蛋白输注,可以阻止炎症发展、减少抗体产生、封闭和清除抗体,使机体重度损害得到遏制和缓解。
影响AASV治疗效果的因素 影响AASV预后的危险因素有年龄>65岁、弥漫性肺泡出血、肾脏受累、伴发中枢神经系统症状等。
年龄>65岁的老年患者肺部受累通常很严重,如影像学检查可见肺部浸润影、肺间质纤维化等,相当比例的患者还需要呼吸支持治疗;另外,老年患者对免疫治疗反应差,因此继发肺部感染的概率也明显升高。以上原因导致本例患者治疗效果差,最终治疗失败而死亡。
老年重症AASV患者的治疗难度大,危险因素多,因此,如何在免疫治疗初见成效的基础上减缓和稳定病情,是值得我们进一步研究的课题。
作者:余兵 曹照龙 高占成
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。