患儿在肺部感染明显控制下,为何还存在持续、顽固的低氧血症?
2021-12-07 09:10 浏览 :10757案例介绍
患儿男,1月龄,因“咳嗽、呼吸费力伴口唇紫绀2天”为主诉入院。2天前患儿无明显诱因出现咳嗽,阵发性单声咳,喉中痰鸣不著,伴呼吸费力、呼吸急促及口唇紫绀,无吃奶呛咳及异物吸入,无发热、吐泻及异常皮疹,未特殊诊治,半天前咳嗽加重,全身皮肤粘膜发绀,呼吸费力较前加重,急至我院。发病前喂养好,混合喂养,大小便正常,出生体重2.9kg,现体重3.7kg。既往史即个人史:第4胎第4产,孕37周行剖腹产,生后无缺氧窒息抢救病史,未行心脏彩超等特殊检查,父母及兄姐均体健。
查体:体温37℃,心率 160次/分,呼吸60次/分,神志清,反应可,哭声响亮,全身皮肤粘膜中度黄染,巩膜黄染,未见皮肤出血点及瘀斑,头颅外观无畸形,前囟未闭合,约1.2cm×1.1cm,无异常隆起及塌陷,口唇紫绀,呼吸费力,呼吸急促,三凹征阳性,双肺呼吸音粗,双下肺可闻及少量小水泡音,心率160次/分,律齐,各瓣膜区未闻及显著杂音,腹略膨隆,腹软不胀,肠鸣音正常,肝脾无异常增大,刺激哭闹四肢自然屈曲,可抬离床面四肢末端暖,CRT 2s,肛周皮肤腌红,无破溃。
诊治经过
入院第1d:入院后存在呼吸困难伴口唇紫绀,立即给予鼻导管吸氧及清理呼吸道等处理,指脉氧不能维持在90%以上,血气分析PH 7.27,PO2 44mmHg,PCO2 48mmHg,LAC 3.2mmol/L,BE-5.3mmol/L,SO273%.提示呼吸性酸中毒、Ⅰ型呼吸衰竭,提高氧流量后氧饱和仍波动在85%左右,间断吸痰、布地奈德雾化减轻气管炎性反应、保持呼吸道通畅,效果欠佳,急行胸部CT:双肺肺炎(沿支气管走行,片状实变影),第1次心脏彩超提示动脉导管未闭,房水平双向分流(小房缺?),右心大(见下图1)。
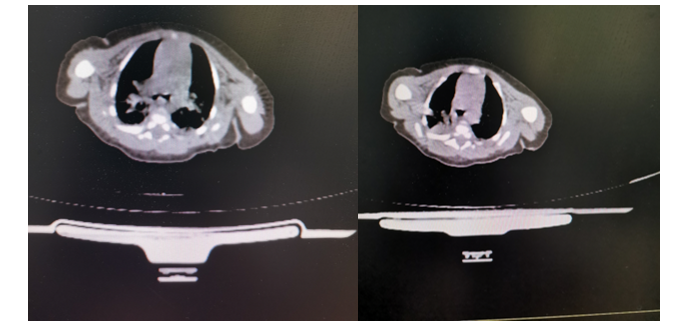
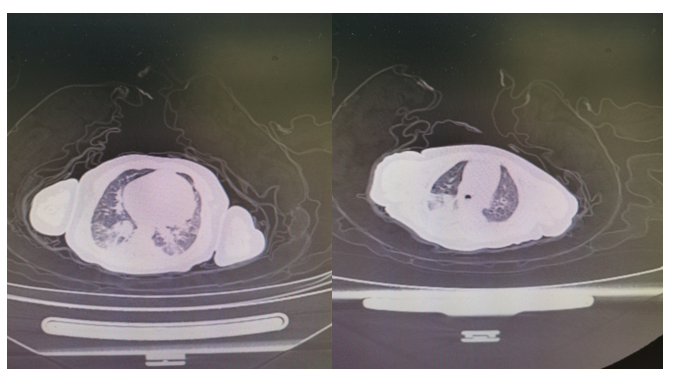
图1:肺部CT:双肺肺炎,双肺支气管血管束增粗、紊乱,周围伴多发条片状实变影,边界模糊不清,双侧胸膜腔无积液。
患儿双肺显著炎性改变,结合心率、呼吸等临床症状诊断婴儿重症肺炎 呼吸衰竭明确,血感染指标正常,行病毒学检查结果未归,积极给与头孢哌酮舒巴坦(进口)抗感染治疗,加用氨溴索化痰,继续布地奈德雾化保持呼吸道通畅治疗。动脉导管未闭,房水平双向分流(小房缺)血流动力学方面不应出现如此严重的全身型紫绀反应,考虑重症肺炎引起的口唇紫绀的可能性大,患儿持续低氧血症,氧饱和不稳定,呼吸衰竭,达应用呼吸机临床指证,立即给与CPAP辅助呼吸。
入院第2d:患儿体温正常,呼吸费力较前改善,心率降至正常,呼吸40次/分左右,无呼吸三凹征,反应好,吃奶无影响,哭声响亮,睡眠好,但皮肤粘膜发绀症状仍未改善,持续CPAP辅助呼吸下(PEEP 4cmH2O,氧浓度57%-70%之间调整,流量13L/min),氧浓度从低浓度到高浓度,氧饱和最高仅能维持在90%,多次复查血气分析,提示顽固的低氧血症,肝肾功能、离子、心肌酶等均正常,呼吸道病毒均为阴性。继续头孢哌酮舒巴坦(进口)抗感染治疗,氨溴索化痰、布地奈德雾化保持呼吸道通畅治疗。
入院第3d:患儿呼吸平稳,吃奶好,大小便正常,哭声响亮,生命体征平稳,但全身皮肤发绀无改善。听诊双肺无喘鸣音及湿性啰音,少量痰,现阶段考虑呼吸状态平稳,肺部感染未加重,进食及睡眠好,但持续CPAP呼吸支持氧饱和仍不稳定(90%以下),进一步评估,首先不排除先天性复杂心脏病可能,再次申请行心脏彩超检查,结果如下图(图2)。
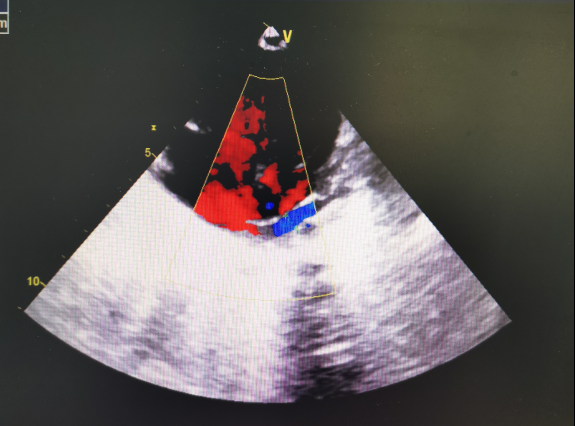
第2次心脏彩超:右心房室明显扩大,左心房室减小,室间隔与左室后壁同向运动。肺静脉未与左心房连接,左房后方可见粗大管状回声(共同肺静脉干),与右房连接、未见明确肺静脉汇入左房。房间隔中部回声缺失7mm,各瓣膜见明显异常。非动脉略增宽,降主动脉与主动脉之间可见宽约2mm导管。多普勒检查:房水平低速右向左分流,共同肺静脉干血流流入右心房,三尖瓣少量返流,估算肺动脉收缩压30mmHg。
入院第4d:患儿生命体征平稳,完全性心内型肺静脉异位引流明确,循环中为混合血,吸氧、呼吸机等氧疗干预均不能改善低氧血症,停呼吸机应用,CPAP应用约70h。建议肺部感染控制后积极手术治疗。
入院第5-7d:患儿体温正常,呼吸平稳,吃奶好,哭声响亮,听诊肺部无显著异常,头孢哌酮舒巴坦(进口)抗感染共7天,患儿出院转上级医院手术治疗。
分析讨论:
患儿以咳嗽、呼吸困难伴发绀为首发症状,符合呼吸道感染表现,查体:呼吸、心率增快,三凹征阳性,双下肺可闻及小水泡音,结合胸部CT,婴儿肺炎诊断明确,治疗方面积极予抗感染、吸氧、保持呼吸道通畅等治疗,治疗有效,呼吸困难逐渐缓解。但在肺部感染明显控制下,持续、顽固的低氧血症存在,CPAP辅助呼吸仍不能改善,血气分析仅存在低氧血症,二氧化碳分压等基本恢复正常,这一病情演变不能单用婴儿肺炎解释。严重肺炎可影响血-流循环,出现持续的低氧血症,但呼吸困难会逐渐加重,呼吸状态、吃奶等均受影响,现出现诊断及临床相矛盾,因此进行病情讨论及再评估。
患儿呼吸道感染,为何会持续表现为低氧血症、且呼吸困难逐渐加重?
小婴儿以呼吸道感染症状为主要表现发病,经积极治疗后呼吸困难逐渐改善,但持续出现皮肤粘膜发绀伴难以纠正的低氧血症,首先需要想到的就是先天性心脏,存在结构异常、紫绀型心脏病,引起右向左分流。但第1次心脏彩超提示动脉导管未闭、房水平双向分流(小房缺?),这一循环途径的异常亦不完全符合紫绀型心脏病的血流变化,其中我们的关注点放在右心大,小月龄(仅1月龄)即出现右心增大,考虑宫内可能存在心脏左右压力不平衡,或者严重并复杂的异常血流途径,为进一步明确诊断,再次心脏彩超检查:右心房室明显扩大,左心房室减小,室间隔与左室后壁同向运动。肺静脉未与左心房连接,左房后方可见粗大管状回声(共同肺静脉干),与右房连接、未见明确肺静脉汇入左房。房间隔中部回声缺失7mm,各瓣膜见明显异常。非动脉略增宽,降主动脉与主动脉之间可见宽约2mm导管。多普勒检查:房水平低速右向左分流,共同肺静脉干血流流入右心房,三尖瓣少量返流,估算肺动脉收缩压30mmHg。诊断:1.先天性心脏病 2.完全性心内型肺静脉异位引流 3.Ⅱ孔中央型房间隔缺损 4.房水平右向左分流 5.动脉导管未闭,现完全性心内型肺静脉异位引流诊断明确。
什么是完全性心内型肺静脉异位引流?
完全性肺静脉异位引流其中心内型占30%,全部肺静脉直接引流入右心房或经肺静脉总干引流至冠状静脉窦。是青紫型先心病中的一个类型,无性别差异,是否有遗传因素尚不确切,其在先心病中的发生率约为2%[1]。发病机制主要是在胚胎早期,由左房长出的原始肺静脉未能与肺血管相连,肺部血流只能仍回到体静脉。80%~90%的本病患儿出生后即有症状,婴儿期反复出现心力衰竭、呼吸急促、心动过速,且较早出现紫绀,与本文病例相符。
完全性心内型肺静脉异位引流如何诊断?
心脏彩超是诊断完全性心内型肺静脉异位引流的重要检查,但漏诊率高,原因可能与心内复杂畸形、检查医师的临床经验等有关。临床上为了除外其他心血管畸形及获得准确的肺静脉走行等,也可行CTA检查。完全性心内型肺静脉异位引流没有自愈可能,易早期发生肺动脉高压,导致肺血管阻塞性病变,一般诊断明确,即应早期手术治疗,对存在肺静脉回流梗阻者可急诊手术[2]。
本文患儿右心增大,存在小左心室,手术风险增加,更易出现低心排出量及心律失常。更有文献报道年龄、体外循环时间为影响术后死亡的独立危险因素[3],6个月以上患儿可获得满意的手术治疗效果;≤6个月患儿合并严重低氧血症、中重度三尖瓣反流、重度PH的比例均较高,易发生代谢性酸中毒,往往需要急诊手术治疗,手术死亡率较高[4],但绝大多数学者研究证实完全性心内型肺静脉异位引流手术治疗可取得临床效果满意[5],因此一经诊断,建议尽快手术,减少死亡率。
[参考文献]
[1] 杨晓东, 陈秀玉. 完全性肺静脉异位引流患儿临床及尸检分析. 临床心血管病杂志. 2002. (09): 439-441.
[2] 张盛, 明腾, 邹勇, 艾凌云, 涂洪强, 王小威. 婴幼儿完全性肺静脉异位引流的外科治疗体会. 江西医药. 2016. 51(4): 323-326.
[3] 习林云, 吴春, 潘征夏, 李勇刚, 项明. 小左心室对新生儿完全性肺静脉异位引流术后早期治疗效果的影响. 中华小儿外科杂志. 2019. 40(3): 203-207.
[4] 郭张科, 杜军利, 李晓峰等. 255例完全性肺静脉异位引流手术治疗的单中心回顾性研究. 中国循环杂志. 2021. 36(1): 74-79.
[5] 齐建川, 张泽伟, 高展等. 完全性肺静脉异位引流的外科治疗. 中国医师杂志. 2014. 16(08): 1012-1014.
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。