在临床中工作多年,我见证了抗菌素使用的发展与变化。过去,抗菌素被视为“万灵药”,我们凭借经验和基本的抗菌素谱就能处理大多数感染病例。如今,随着抗菌素滥用导致的细菌耐药性逐渐增加,传统的经验性抗菌素选择已不足以应对复杂的临床现实。这时候,我开始更加重视研究和科学数据对临床决策的帮助,尤其是最近关于利用先前尿液培养结果预测未来抗生素敏感性的研究[1],更让我在日常实践中获益匪浅。
一、传统经验性治疗的局限性
在治疗泌尿系统感染时,尤其是反复发作的尿路感染(UTI)患者,经验性抗菌素使用曾是我们的常规手段。面对这些患者,我们通常会选择广谱抗生素,像是环丙沙星或磺胺甲恶唑-甲氧苄啶(SXT),期望覆盖到最可能的致病菌株。这种方式曾经行之有效,但随着时间推移,我逐渐发现经验性治疗的效果在变差。
几个月前,我接诊了一位50多岁的女性患者,她在过去半年里反复感染UTI。根据她的病史和症状,我选择了经验性使用SXT。然而,治疗未见好转,经过培养发现她的大肠杆菌对SXT已产生显著抗药性。最终,我们不得不更换抗生素方案,但患者的病情已经延误了治疗,症状恶化,住院时间延长。
类似的案例越来越多。传统的抗菌素选择方式往往基于地区或医院的抗生素谱,但由于每位患者的感染史不同,这种“一刀切”的方法常常忽略了个体差异。对很多反复感染的患者来说,依靠广谱抗生素不仅不再有效,还增加了进一步产生耐药性的风险。
二、先前尿液培养结果的重要性
正是在这种背景下,我开始关注最近的一些研究,特别是关于使用先前尿液培养结果预测未来抗生素敏感性的研究。这些研究指出,通过参考患者过去的培养结果,我们可以更准确地预测未来哪些抗生素仍然有效,从而避免盲目用药。
我想谈到的这篇研究就提供了强有力的证据,表明过去的培养结果在指导未来治疗中的关键作用[1]。研究发现,对于大肠杆菌等常见的泌尿道感染病原体,先前的敏感性结果在预测未来敏感性时有着很高的准确性。特别是对于抗生素如头孢曲松、环丙沙星和庆大霉素,研究显示,先前的培养结果能够以90%以上的概率预测出未来的药物敏感性(表1)[1]。这意味着,对于那些反复感染的患者,我们可以参考其过往的培养结果,而不是依赖经验或区域抗生素谱,来选择最合适的抗生素。
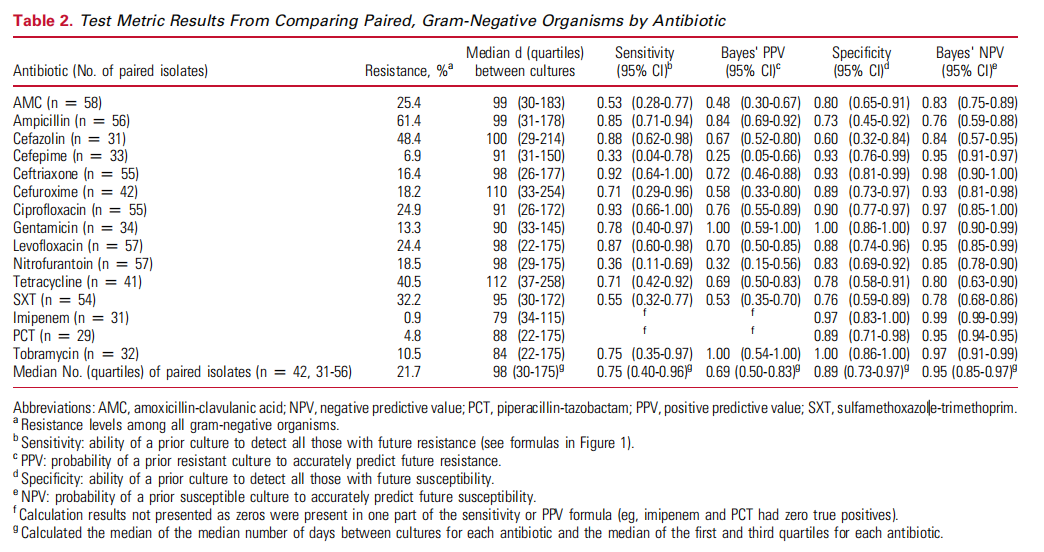
表1 [1]
三、临床中的应用与转变
自从了解了这项研究,我尝试逐步将这种理念引入日常临床工作中,尤其是在面对那些反复UTI的患者时。我开始更加频繁地查阅病人的历史尿液培养结果,并依据这些数据调整抗菌素选择。这种改变给我的临床工作带来了很大的帮助。
前不久,一位65岁的女性患者前来复诊,因过去两年中经历了多次UTI复发。在她的病历中,我发现两年前她的尿液培养显示其大肠杆菌对头孢呋辛敏感,但对SXT已有一定抗药性。结合这次感染的症状和之前的培养结果,我选择了头孢呋辛作为治疗药物。最终,治疗效果非常理想,患者很快恢复。这个例子让我深刻体会到,过去的培养结果能够有效预测未来的药物敏感性,从而帮助我们避免抗药性问题。
四、抗生素滥用的减少
我从医多年,深知抗生素滥用带来的长期影响。过度使用广谱抗生素会加剧抗药性的蔓延,而过度依赖这种方式治疗反复UTI患者只会加重这个问题。通过参考先前的培养结果,我们能够减少对广谱抗生素的使用,转而选择那些对患者个体更有效、且不容易引发进一步耐药的药物。这不仅对单个患者有利,还对整个公共卫生体系有积极影响。抗药性的减少意味着未来可用药物的保存,而这对未来的感染治疗至关重要。
五、如何参考既往尿液培养结果:临床操作流程
1. 查阅病史:先找出既往的尿液培养结果
第一步:调取患者的病历记录。对于有过反复尿路感染史的患者,首先要通过电子病历系统(EMR)查找患者以前的尿液培养报告。这些报告里会详细列出患者以往感染的细菌种类,以及这些细菌对哪些抗生素是敏感的,哪些是耐药的。
关键点:特别要找两年以内的培养结果,时间越近的报告越有参考价值。
2. 分析既往的药敏结果:哪些抗生素仍然有效?
第二步:看看既往培养中的细菌和药敏结果。当找到患者的既往培养报告后,重点分析细菌对哪类抗生素敏感,哪些药物效果不佳。特别要关注常见的致病菌,如大肠杆菌和克雷伯氏菌,因为这些是反复尿路感染中的“常客”。
关键点:如果某种抗生素在之前的培养结果中显示对细菌有很好的敏感性,那么这个抗生素在未来感染中很可能仍然有效。比如,研究表明,头孢曲松、环丙沙星、庆大霉素等抗生素的效果在历史数据中具有很强的预测性[1]。
3. 结合当前症状,做出治疗决策
第三步:结合患者当前的感染症状来判断。患者的既往培养结果只能提供参考,但最终决定还是要结合患者当前的感染表现。如果症状较轻,先前敏感的抗生素大多可以再次使用。如果病情较重,建议尽量选择那些历史上效果最好的药物,同时考虑广谱抗生素做联合治疗。
关键点:不必每次都使用广谱抗生素,尤其是当既往培养结果显示某些抗生素敏感时,可以避免滥用药物,减少耐药性产生的风险。
4. 开始治疗后密切监测效果
第四步:动态观察治疗反应。治疗开始后,观察患者的临床反应。如果在48到72小时内症状没有明显改善,可能需要重新评估治疗方案。这时候可以考虑重新做尿液培养,以确保用药方向正确。
关键点:不要一开始就频繁更换抗生素,给治疗留出一定的时间。但如果患者情况明显恶化,尽快调整治疗。
5. 定期更新患者的药敏档案
第五步:建立患者药敏档案。对于那些反复感染的患者,每次新的尿液培养结果都应该记录在案,这样医生可以更好地追踪病原菌的变化情况,及时调整未来的治疗方案。
关键点:把每次培养结果都作为长期档案的一部分,形成一个“个性化的药敏数据库”,方便将来参考。
这种方法的优势还在于它能够为患者提供更个性化的治疗方案。在过去,广泛使用的经验性治疗方法对新发感染可能有效,但对于反复发作的UTI患者,使用“通用”抗生素常常会面临药物无效或引发进一步抗药性的问题。我们需要更精准的治疗方案,而这正是个体化治疗的核心。先前的尿液培养不仅能告诉我们哪些药物有效,还能帮助我们识别那些已经不再适用的抗生素。尤其是在高风险患者中,比如年老体弱的患者或长期需要尿路导管的患者,个性化的抗菌素选择可以显著提高治疗效果,并减少住院时间与医疗成本。
六、总结
综上所述,参考先前的尿液培养结果来预测抗生素敏感性或抗药性,不仅能优化患者的治疗效果,还能避免不必要的抗菌素使用。这项研究所提供的数据让我们更好地理解了抗生素选择的科学依据,从而提升了我们的临床决策能力。我相信这种基于患者历史数据的治疗方式会越来越普遍。电子病历系统的进一步发展与数据整合将使我们能够更轻松地获取患者的历史培养结果,从而实时调整治疗方案。对于那些反复感染的患者,尤其是泌尿系统感染,我们可以预见到通过这种方法,减少抗药性的产生,改善患者的长期预后。
参考文献:
[1] Valentine-King MA, Trautner BW, Zoorob RJ, Salemi JL, Gupta K, Grigoryan L. Predicting Antibiotic Susceptibility Among Patients With Recurrent Urinary Tract Infection Using a Prior Culture. J Urol. 2024;211(1):144-152. doi:10.1097/JU.0000000000003744
本站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。
本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。




